شماره ۱۰۳۰
علائم ، عوارض و درمان عفونت هلیکوباکتر پیلوری
اغلب افراد مبتلا به عفونت هلیکوباکتر پیلوری هیچگاه علائم و نشانه های این بیماری را مشاهده نمی کنند. دلیل این امر هنوز مشخص نیست ولی، ممکن است برخی افراد نسبت به اثرات مخرب هلیکوباکتر پیلوری مقاومت مادرزادی داشته باشند.
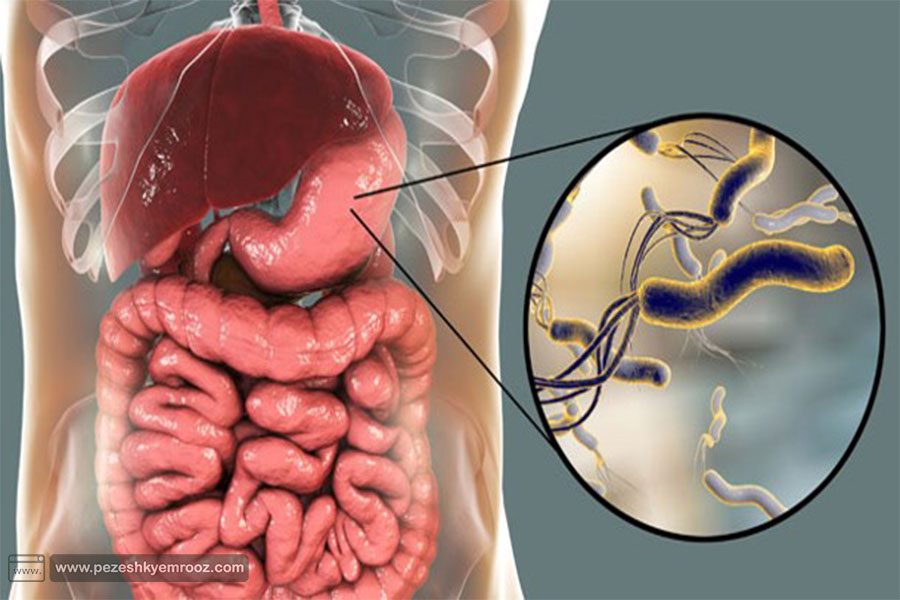
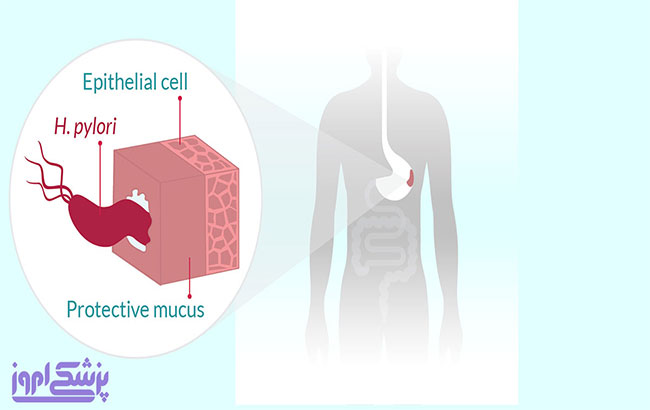
باکتری به نام هلیکوباکتر پیلوری منجر به آلوده شدن معدۀ بیمار گشته و عفونت هلیکوباکتر پیلوری (Helicobacter pylori (H. pylori)) ایجاد میشود. این نوع عفونت معمولاً در کودکی اتفاق می افتد. عفونت هلیکوباکتر پیلوری یکی از علل شایع زخمهای گوارشی است که ممکن است در دستگاه گوارش بیش از نیمی از مردم جهان وجود داشته باشد. اغلب افراد مبتلا به عفونت هیلوباکتر پیلوری متوجه ابتلا به آن نمی شوند. زیرا این افراد هرگز در اثر این نوع عفونت بیمار نمیشوند. اگر علائم و نشانه های زخم های گوارشی در فرد ایجاد شود احتمالاً پزشک برای بررسی وجود یا عدم وجود عفونت هلیکوباکتر پیلوری آزمایش هایی تجویز خواهد کرد. بیمار مبتلا به عفونت هلیکوباکتر پیلوری را میتوان با آنتی بیوتیک ها درمان کرد.
▪ علائم هلیکوباکتر پیلوری چیست ؟
اغلب افراد مبتلا به عفونت هلیکوباکتر پیلوری هیچگاه علائم و نشانه های این بیماری را مشاهده نمی کنند. دلیل این امر هنوز مشخص نیست ولی، ممکن است برخی افراد نسبت به اثرات مخرب هلیکوباکتر پیلوری مقاومت مادرزادی داشته باشند.
علائم و نشانه های ناشی از عفونت هلیکوباکتر پیلوری میتواند به شرح زیر باشد:
• درد یا سوزش شکم و معده
• دردهای شکمی که هنگام خالی بودن معده تشدید میشود.
• حالت تهوع
• بی اشتهایی
• آروغ زدن مکرر
• نفخ شکم
• کاهش وزن ناخواسته

اگر علائم و نشانه های نگران کننده مشاهده کردید با پزشک مشورت کنید. درصورت مشاهدۀ علائم زیر فوراً به پزشک مراجعه کنید:
• دردهای شکمی شدید یا پایدار
• مشکل بلع
• مدفوع خونی یا سیاهرنگ
• استفراغ خونی یا سیاه یا استفراغی که محتویات آن شبیه دانه های قهوه باشد.
▪ علل عفونت هلیکوباکتر پیلوری چیست ؟
هنوز علت دقیق این عفونت مشخص نیست. باکتری هلیکوباکتر پیلوری می تواند ازطریق تماس مستقیم با بزاق، استفراغ یا مدفوع آلوده به فرد سالم منتقل شود. همچنین می تواند ازطریق آب یا غذای آلوده نیز منتقل شود.
▪ عوامل خطرزای هلیکوباکتر پیلوری :
هلیکوباکتر پیلوری معمولاً در کودکی فرد را مبتلا میکند. عوامل خطر هلیکوباکتر پیلوری با شرایط زندگی افراد در کودکی در ارتباط است. عوامل خطر عبارتند از:
• زندگی در محیطهای شلوغ: احتمال خطر ابتلا به هلیکوباکتر در افرادی که در محیط یا منزل شلوغ و پرجمعیت زندگی میکنند بسیار زیاد است.
• عدم دسترسی به آب آشامیدنی سالم: دسترسی به آب آشامیدنی سالم خطر ابتلا به عفونت هلیکوباکتر پیلوری را کاهش میدهد.
• زندگی در کشورهای درحال توسعه و جهان سوم: خطر ابتلا به هلیکوباکتر پیلوری در میان ساکنان کشورهای درحال توسعه و کشورهای جهان سوم که در محیطهای شلوغ و غیربهداشتی زندگی میکنند بسیار زیاد است.
• زندگی و همجواری با فرد مبتلا به عفونت هلیکوباکتر پیلوری: زندگی با فرد مبتلا به هلیکوباکتر پیلوری احتمال ابتلای فرد سالم به این عفونت را افزایش میدهد.
▪ عوارض هلیکوباکتر پیلوری چیست ؟
• زخمهای گوارشی: هلیکوباکتر پیلوری میتواند به پوشش حفاظتی معده و رودۀ کوچک آسیب بزند. در معدۀ آلوده به هلیکوباکتر پیلوری، اسید معده سبب ایجاد زخمهای باز میشود. 10% از افراد مبتلا به هلیکوباکتر پیلوری دچار زخمهای گوارشی میشوند.
• التهاب پوشش داخلی معده: عفونت پیلوری سبب تحریک معده گشته و درنهایت منجر به التهاب آن شود (گاستریت).
• سرطان معده: عفونت هلیکوباکتر پیلوری یکی از عوامل مهم ابتلا به سرطان معده است.
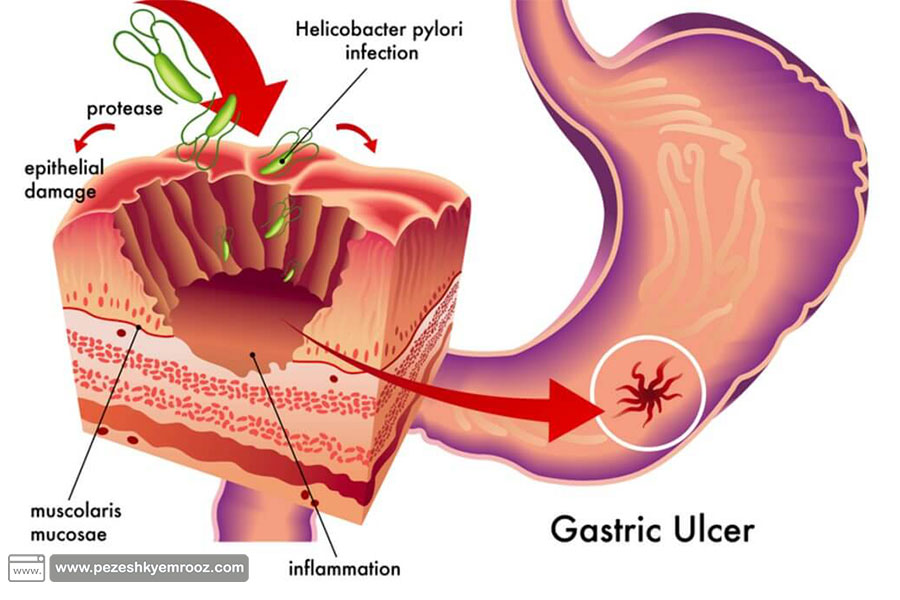
▪ پیشگیری از ابتلا به عفونت هلیکوباکتر پیلوری :
در مناطقی از جهان که عفونت هلیکوباکتر پیلوری و عوارض ناشی از آن بسیار شایع است ، پزشکان حتی افراد سالم را نیز جهت بررسی وجود (یا عدم وجود) هلیکوباکتر پیلوری مورد آزمایش قرار میدهند. پزشکان پیرامون مزایای درمان هلیکوباکتر پیلوری در افرادی که ظاهراً بدون علامت هستند اختلاف نظر دارند.
اگر فردی نگران ابتلا به عفونت هلیکوباکتر پیلوری بوده و یا تصور می کند که در معرض خطر ابتلا به سرطان معده قرار دارد ، پیرامون این موضوع با پزشک خود مشورت نماید و در مورد این موضوع که آیا غربالگری هلیکوباکتر پیلوری لازم و مفید است تصمیم گیری نماید.
▪ چگونگی تشخیص عفونت هلیکوباکتر پیلوری :
برای تشخیص عفونت هلیکوباکتر پیلوری آزمایشها و فرایندهای متعددی وجود دارد. این آزمایشها عبارتند از:
• آزمایش خون: ارزیابی نمونۀ خون میتواند شواهدی مبنی بر وجود عفونت فعال هلیکوباکتر پیلوری نشان دهد. البته این عفونت میتواند عفونت فعال یا مربوط به گذشته باشد. در هرحال، برای تشخیص عفونتهای فعال هلیکوباکتر پیلوری آزمایش تنفس و مدفوع بهتر از آزمایش خون است.
• آزمایش تنفس: در آزمایش تنفس فرد یک قرص، مایع آغشته به مولکولهای کربن می بلعد. درصورت ابتلای فرد به هلیکوباکتر پیلوری، هنگام تجزیۀ این مواد محلول در معده مولکولهای کربن آزاد میشوند.
بدن فرد کربن را جذب کرده و هنگام بازدم آن را بیرون می دهد. فرد مورد آزمایش درون پاکت مخصوص تنفس کرده و پزشک با استفاده از ابزار خاصی مولکولهای کربن را شناسایی می کند.
داروهای سرکوب کنندۀ اسید به نام پمپ پروتون (PPIs)، بیسموت ساب سالیسیلات (نام تجاری پپتوبیسموت) و آنتیبیوتیکها میتوانند در آزمایش تداخل ایجاد کرده و بر صحت نتیجۀ آزمایش تأثیر بگذارند. پزشک از فرد (مورد آزمایش) می خواهد یک یا دو هفته قبل از انجام آزمایش از مصرف این داروها خودداری کند. این آزمایش برای هر دو گروه کودکان و بزرگسالان انجام میشود.
• آزمایش مدفوع: یکی دیگر از آزمایشها، آزمایش آنتی ژن مدفوع است. در این آزمایش مدفوع فرد برای یافتن پروتئینهای خارجی (آنتی ژن) مربوط به عفونت هلیکوباکتر پیلوری مورد بررسی قرار میگیرد. در این آزمایش نیز همانند آزمایش تنفس داروهای مهارکنندۀ پمپ پروتون و بیسموت ساب سالیسیلات میتوانند بر نتایج آزمایش تأثیر بگذارند. به همین دلیل پزشک از فرد میخواهد دوهفته قبل از انجام آزمایش از مصرف این داروها خودداری کند.
• آزمایش اسکوپ: فردی که تحت آزمایش آندوسکوپی قرار میگیرد راحت روی تخت دراز میکشد و پزشک ازطریق دهان لولهای بلند و انعطاف پذیر را به گلو، معده و درنهایت اثنی عشر بیمار میفرستد. لولۀ آندوسکوپی مجهز به یک دوربین کوچک است. این وسیله به پزشک امکان میدهد تا هرگونه اختلال موجود در دستگاه گوارش را مشاهده کرده و از آن ها نمونه برداری کند.
سپس به منظور شناسایی عفونت هلیکوباکتر پیلوری نمونه ها مورد آزمایش قرار میگیرند. بدلیل اینکه آندوسکوپی درمقایسه با آزمایش تنفس یا مدفوع روشی تهاجمی تر است انجام آن برای تشخیص هلیکوباکتر پیلوری توصیه نمیشود ولی، ممکن است برای تشخیص زخم های هلیکوباکتر پیلوری یا پیشگیری از سایر مشکلات گوارشی مورد استفاده قرار گیرد.
▪ درمان عفونت هلیکوباکتر پیلوری
اغلب عفونتهای ناشی از هلیکوباکتر پیلوری را میتوان با حداقل دو آنتی بیوتیک درمان کرد. دو آنتی بیوتیک باید بطور همزمان استفاده شوند تا مانع ایجاد مقاومت باکتریایی به یک آنتی بیوتیک خاص شود. پزشک برای درمان پوشش داخلی معده داروی سرکوب کنندۀ اسید معده تجویز میکند.
داروهای سرکوب کنندۀ اسید معده عبارتند از:
• مهارکننده های پمپ پروتون:
این داروها مانع تولید اسید در معده میشوند. نمونه هایی از مهارکننده های پمپ پروتون عبارتند از:
1. امپرازول (نام تجاری پریلوزیک)
2. ایزومپرازول (نام تجاری نکسیوم)
3. لانزوپرازول (نام تجاری پریواسید)
4.پانتوپرازول (نام تجاری پروتونیکس)
• مهارکننده های هیستامین (H-2):
این داروها هیستامین را مسدود میکنند. زیرا هیستامین ترشح اسید معده را تحریک میکند. سیمتیدین (نام تجاری تاگامت) یک نمونه از این مهارکننده ها است.
• بیسموت ساب سالیسیلات:
این دارو که بیشتر با نام پپتو-بیسمول شناخته شده است به صورت لایه هایی روی زخم (معده) را می پوشاند و از آن در برابر اسید معده محافظت میکند.
ممکن است بر اساس تجویز پزشک بیمار 4 هفته بعد از مصرف این داروها برای تشخیص هلیکوباکتر پیلوری مورد آزمایش قرار گیرد. اگر براساس آزمایشها درمان با داروهای ذکرشده موفقیت آمیز نباشد بیمار باید چرخۀ درمانی جدیدی را آغاز کند. دورۀ درمان جدید شامل مصرف ترکیبی از آنتی بیوتیکهای مختلف است.
▪ درمان جدید هلیکوباکتر پیلوری :
این بررسی در کره، که میزان بروز مقاومت دارویی دست بالائی داشته است انجام گرفته، این محققان دریافته اند که انتخاب دارو براساس سنجش حساسیت باکتری نسبت به دارو، موفقتر از درمان سهگانه (سه داروئی) استاندارد میباشد.
در سراسر جهان به موازات افزایش بروز مقاومت دارویی میزان ریشهکنی H.pylori کاهش یافته است.
در یک مطالعه راندوم سرباز (Randomized open-label) در کره، ۱۱۴مورد بیماران بانئوپلازی اپیتلیالی معده را معده که به هلیکوباکتر آلوده بودند، محققان تأثیر دو روش؛ درمان براساس سنجش حساسیت باکتری را با روش درمانی که کلاریترومایسین پایه آن را تشکیل میداد مقایسه نمودند. بیوپسی از مخاط معده جهت تأیید وجود عفونت و تعیین مقاومت دارویی انجام گرفت.
به نیمیاز شرکتکنندگان در این بررسی، یک P.P.I؛ ۴۰میلیگرم پنتوپرازول یا۳۰میلیگرم لانسوپرازول،۱گرم آموکسیسیلین و۵۰۰میلیگرم کلاریترومایسین، همگی دوبار در روز، برای مدت یک هفته تجویز شد.
به نیم دیگر شرکتکنندگان در بررسی با همان مقدار P.P.I و آموکسیسیلین، یک داروی سوم که براساس تست سنجش حساسیت باکتری به دارو انتخاب شده بود تجویز شد: برای موارد حساس به کلاریترومایسین همان مقدار فوق توصیه شد و در موارد مقاوم به کلاریترومایسین از مترونیدازول۵۰۰ میلیگرم دوبار در روز و در گروهی که به کلاریترومایسین و مترونیدازول هردو مقاوم بودند از لووفلوکساسین (Levofloxacin) چهارصد میلیگرم یک بار در روز استفاده گردید.
دقت درنتیجهی درمان نشان از میزان ریشهکنی عفونت در ۹۴/۷٪ بیماران درمان شده با روش براساس سنجش حساسیت باکتری به دارو و ۷۱/۹٪ درگروه درمانشده به روش سه دارویی استاندارد داشت با ضریب اطمینان (Cofidence Inerval) از ۸۸/۸ تا۱۰۰٪ درگروه اول درمقابل ۶۰/۲٪ تا ۸۳/۵٪ در گروه دوم). در گروه مقاوم به درمان، دورهی دوم درمان با روش سنجش حساسیت باکتری به دارو انجام گرفت که بهجز یک مورد، شکست درمانی وجود نداشت.
نقطهنظر نهایی :
امروز عامل عمده و تعیینکننده در شکست درمان ریشهکنی عفونت هلیکوباکتر (H.Pylori Eradication) بروز مقاومت دارویی بوده که نتایج بررسی فوق نشان دادهاست درمان باید براساس سنجش حساسیت باکتری به داروها طـراحی گردد.
متاسفانه در غالب نقاط امکان انجام تست حساسیت دارویی میسر نبوده و صرفهی اقتصادی نیز ندارد. شاید آگاهی داشتن از میزان (نمای) حساسیت به داروها در جمعیت محلی تحتپوشش پزشک، بهترین روش برای انتـخاب رژیـم درمانی مـناسب باشد.
Ref: Am.J.Gastroenterol 2014 Aug.5









نظرات
امیر مرتضوی
6 سال و 0 ماه و 0 روز پیش
ارسال پاسخ
سلام حالتون خوبه خیلی ممنون از شما من حدود ۷ سال پیش آزمایش و اندوسکوپی برای میکروب معده داشتم تقریبا هر سال یک سری دارم خوردم امسال رفتم اندوسکوپی گفتن متاپلازی روده ای معده دارم دارو مثل قبل تتراسایکلین با اموکسی و امپرازول و بیسموت دادن دوباره چند ماه بعد رفتم اندوسکوپی گفتن متاپلازی رفع شده ولی کلونی میکروب هنوز داری برام لووفلاکسین اموکسی امپرازول و بیسموت دادن گفتن این آخرین دارو بعد از استفاده وزن گرفتم و خوب بودم ولی دوباره علائم یواش یواش داره شروع میشه میشه بفرمائید داروی قویتری برای درمان میکروب هست
مرعشی
5 سال و 9 ماه و 4 روز پیش
ارسال پاسخ
مدتیه بعد از غذا خوردن روی دلم سنگین میشه و تا باد گلوم خارج نشه راحت نمیشم الان چند روز این حالت رو دارم بخاطر قرنطینه نرفتم دکتر ولی اگه با عرض معذرت آروغ برنم حالم بهتر میشه حالم طوری میشه که نفس کم میارم
سحر
4 سال و 4 ماه و 23 روز پیش
ارسال پاسخ
سلام به نظر من آسیب پذیری به هلیکوباکتر ارثیه من هم خودم هم خاام گاستریت و هلیکوباکترداستیم خیلی بده خیلی خدا نصیب نکنه