سکتۀ قلبی ( Heart Attack) هنگامی رخ می دهد که مسیر جریان خونِ جاری به سمت قلب مسدود میشود . این انسداد اغلب توسط چربی، کلسترول و مواد دیگر صورت میگیرد که سبب تشکیل پلاک در سرخرگهای کرونری (coronary arteries) میشود. وظیفۀ این سرخرگها خونرسانی (خون حاوی اکسیژن) به قلب است. این پلاک در نهایت تجزیه شده و لختۀ خون تشکیل میشود. جریان خون منقطع میتواند به بخشی از ماهیچۀ قلب آسیب زده یا آنرا تخریب کند.
حملۀ قلبی ، سکتۀ قلبییا آنفارکتوس میوکاردی (myocardial infarction) از جمله دلایلی است که طی سال های متمادی سبب مرگ بسیار در کشورمان ، به ویژه جوانان گردیده است . در طول سالیان متمادی نیز در درمان این عارضۀ قلبی پیشرفتهای چشمگیری صورت گرفته است. در این بحث به بررسی حمله فلبی ، نشانه ها ، عوارض ، پیشگیری و درمان آن خواهیم پرداخت .
* نشانه های حملۀ قلبی :
علائم و نشانه های شایع حملۀ قلبی عبارتند از:
- -احساس فشار، درد و سفتی در قفسۀ سینه یا بازوها که ممکن است به سمت گردن، فک یا پشت بدن نیز امتداد یابد.
- -حالت تهوع، سوءهاضمه، سوزش سردل یا درد شکم
- -کمبود نفس
- -عرق سرد
- -خستگی
- -سبک شدن سر یا سرگیجۀ ناگهانی
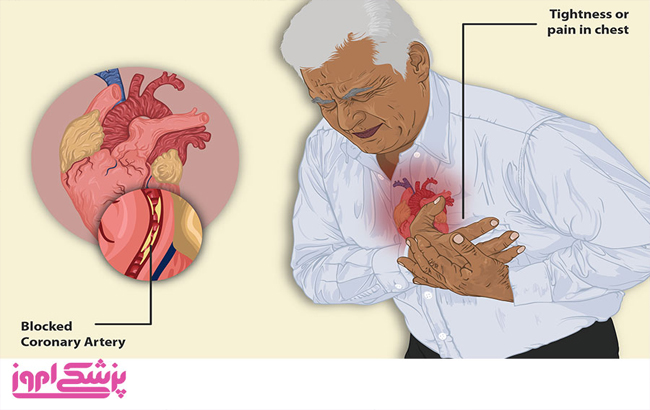
* علائم مختلف حملۀ قلبی :
نشانه های حملۀ قلبی و شدت آن ها در افراد مختلف یکسان نیست و میتواند از فردی به فرد دیگر متفاوت باشد. برخی افراد دچار دردهای خفیف میشوند درحالیکه در برخی دیگر درد شدیدتر است. ازطرفی ممکن است برخی بیماران هیچ علامتی نداشته باشند و در برخی دیگر امکان دارد ایست قلبی رخ دهد. با اینحال، هرچه تعداد و شدت نشانه ها بیشتر باشد، احتمال بروز حملۀ قلبی نیز بیشتر است.
برخی حملات قلبی بطور ناگهانی رخ میدهند ولی در برخی دیگر علائم حمله از روزها یا هفتهها قبل آغاز میشود که این علائم هشداری برای آگاهشدن فرد است. ممکن است اولین علامت هشداردهنده درد راجعه در قفسۀ سینه یا فشار (آنژین) باشد که اِعمال فشار و زور میتواند باعث تحریک و تشدید درد شده و استراحت درد را تسکین میدهد. کاهش موقتی جریان خون به سمت قلب میتواند منجر به آنژین شود.
* هنگام حملۀ قلبی چه اقداماتی را انجام دهیم ؟
اگر فردی بر اثر حملۀ قلبی بیهوش شده باشد ، ابتدا و در قدم نخست تماس با اورژانس ( ترجیحا اورژانس های خصوصی ) تماس بگیرید. سپس کنترل نمایید که بیمار، نبض (ضربان قلب) و تنفس داشته باشد . تنها در صورتیکه بیمار نفس نمیکشد یا ضربان قلب ندارد باید برای حفظ جریان خون در رگها عملیات احیاء قلبی ریوی (CPR) را آغاز کنید. در احیاء قلبی ریوی انگشتان خود را در هم قلاب کنید طوری که کف یک دست روی دست دیگرتان قرار گیرد سپس با سرعت نسبی سینۀ بیمار را فشار داده و رها کنید تا سینه بالا بیاید. این عمل را باید با سرعت 120-100 بار در دقیقه انجام دهید.
بنا بر توصیۀ پزشکان اگر عملیات CPR را آموزش ندیدهاید تنها روی سینۀ بیمار فشار اِعمال کنید. ولی اگر عملیات احیاء را آموزش دیدهاید میتوانید راه هوایی را باز کنید و ازطریق تنفس مصنوعی فرد را نجات دهید.
* دلایل سکتۀ قلبی :
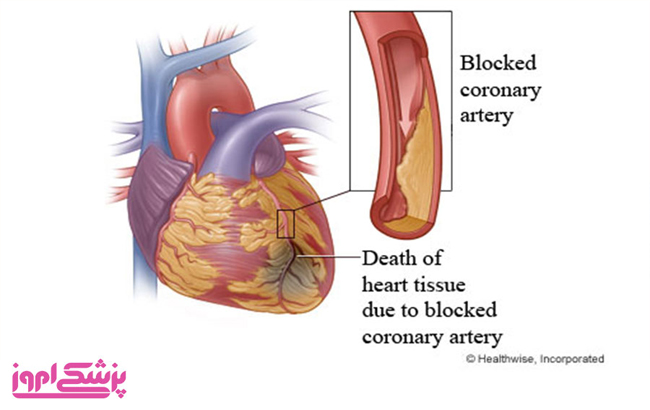
وقتی یک یا تعداد بیشتری از سرخرگهای کرونری مسدود شوند، فرد دچار حملۀ قلبی میشود. در طول زمان عواملی مانند کلسترول (تصلب شرایین) سبب باریک تر شدت سرخرگ های کرونری می گردد. این عارضه به بیماری سرخرگ کرونری (coronary artery disease) معروف است که منجر به بروز بسیاری از حملات قلبی میشود.
در طول یک حملۀ قلبی ممکن است هرکدام از پلاکها می تواند سبب کنده شدن کلسترول و سایر مواد موجود در رگ ها و ورود آن به جریان خون گردد. در مرحلۀ بعدی لخته های خونی در نواحی که پلاک ها و سایر مواد وجود داشتند ، تشکیل می شود . اگر این لخته به اندازۀ کافی بزرگ باشد سبب مسدود گشتن جریان خون در سرخرگ کرونری شده و مانع رسیدن اکسیژن و مواد مغذی به عضلۀ قلب میشود (Ischemia).
انسداد شریان کرونری می تواند کامل یا جزئی باشد. انسداد کامل به این معنا است که فرد دچار آنفارکتوس میوکاردی با صعود قطعۀ ST شده است (STEMI). انسداد جزئی (ناکامل) نیز به این معنا است که فرد دچار آنفارکتوس میوکاردی بدون صعود قطعۀ ST شده است (NSTEMI). مراحل تشخیص و درمان بیماری براساس نوع آنفارکتوس متفاوت است.
علت دیگر حملۀ قلبی اسپاسم سرخرگ کرونری است که جریان خون به سمت عضلۀ قلب را متوقف میکند. مصرف سیگار، تنباکو و داروهای غیرمجاز (مخدر) مانند کوکائین میتواند منجر به اسپاسم خطرناک شود.
*عوامل خطرزای حملۀ قلبی :
عوامل خاصی وجود دارند که منجر به جداشدن ناخواستۀ رسوبات چربی (تصلب شرایین) میشوند. درنتیجه سرخرگهای بدن تنگ و باریک میشوند. میتوان با حذف یا اصلاح بسیاری از این عوامل خطر امکان بروز اولین حملۀ قلبی یا حملات بعدی را کاهش داد.
عوامل خطر حملۀ قلبی عبارتند از:
- سن: مردان سنین 45 سال و بالاتر و زنان سنین 55 سال و بالاتر بیشتر از سایر افراد جوان تر در معرض خطر حملۀ قلبی هستند.
- تنباکو: این عامل خطر شامل مصرف سیگار و تنباکو توسط فرد یا قرارگیری طولانیمدت در معرض دود سیگار دیگران است.
- فشار خون بالا: فشار خون بالا در طول زمان میتواند به سرخرگهای تغذیهکنندۀ قلب آسیب بزند. فشار خون بالا که با مشکلاتی همچون چاقی، دیابت یا کلسترول بالای خون همراه باشد خطر بروز حملۀ قلبی را افزایش میدهد.
- کلسترول بالا یا افزایش سطح تریگلیسیرید: به احتمال زیاد میزان کلسترول لیپوپروتئین کم چگالی (LDL-کلسترول بد) باعث تنگ شدن سرخرگها میشود. میزان زیاد تریگلیسیرید (نوعی چربی مربوط به رژیم غذایی) نیز خطر حملۀ قلبی را افزایش میدهد. با اینحال، کلسترول لیپوپروتئین پرچگالی (HDL-کلسترول خوب) خطر حملۀ قلبی را کاهش میدهد.
- چاقی: چاقی ارتباط مستقیمی با کلسترول بالای خون، تریگلیسیرید و دیابت دارد. کاهش 10% از وزن بدن میتواند خطر حملۀ قلبی را کاهش دهد.
- دیابت: ابتلا به دیابت باعث می شود تا غدۀ پانکراس هورمون انسولین را به میزان کافی ترشح نکند یا به درستی به انسولین پاسخ ندهد. درنتیجه سطح قند خون بالا رفته و خطر حملۀ قلبی افزایش مییابد.
- سندروم متابولیک: زمانیکه فرد دچار چاقی، فشار خون بالا و قند خون بالا باشد، سندروم متابولیک اتفاق میافتد. احتمال سکتۀ قلبی در فرد مبتلا به سندروم متابولیک دوبرابر بیشتر از فرد غیر مبتلا به این سندروم است.
- سابقۀ خانوادگی سکتۀ قلبی: اگر خواهر، برادر، والدین شما سابقۀ حملۀ قلبی اولیه (55 سال برای آقایان و 65 سال برای خانمها) داشته باشند احتمال بروز سکتۀ قلبی در شما نیز زیاد است.
- عدم تحرک یا فعالیت بدنی: بیتحرکی یا کمتحرکی رابطۀ مستقیمی با چاقی و افزایش چربی خون دارد. افرادی که بطور منظم ورزش میکنند دارای عروق خونی سالمتر و فشار خون متعادل هستند.
- استرس و تنش: وجود تنش و استرس باعث میشود فرد به طریقی از خود واکنش نشان داده و درنتیجه خطر حملۀ قلبی افزایش مییابد.
- مصرف داروهای غیرمجاز: مصرف داروهای محرک مانند کوکائین یا آمفتامین میتواند اسپاسم سرخرگهای کرونری را تحریک کرده و باعث حملۀ قلبی شود.
- سابقۀ پرهاکلامپسی: پرهاکلامپسی منجر به فشار خون بالا در طول دوران بارداری میشود و خطر بیماریهای قلبی مادامالعمر را افزایش میدهد.
- بیماریهای خود ایمنی: ابتلا به مشکلاتی مانند آرتریت روماتوئید یا لوپوس خطر حملۀ قلبی را افزایش میدهد.
*عوارض سکتۀ قلبی :
عوارض ناشی از حملۀ قلبی غالباً مربوط به آسیبهایی است که در طول سکتۀ قلبی به ماهیچۀ قلب وارد میشود. این عوارض عبارتند از:
- ضربان قلب غیرعادی (آریتمی): ایجاد اتصال الکتریکی کوتاه میتواند منجر به ضربان غیرعادی قلب شود که برخی از آن ها میتوانند خطرناک و حتی کشنده باشند.
- نارسایی قلبی: حملۀ قلبی میتواند به بافتهای قلب آسیب بزند. ممکن است آسیب به قدری شدید باشد که عضلۀ قلب نتواند خون کافی به خارج از قلب پمپاژ کند. نارسایی قلبی که ناشی از آسیب شدید و دائمی قلب است می تواند موقتی باشد یا حتی به یک عارضۀ مزمن تبدیل شود.
- ایست ناگهانی قلب: درنتیجۀ یک اختلال الکتریکی آریتمی پدید میآید و قلب بیمار بدون هیچ هشدار و علامتی متوقف میشود. حملات قلبی خطر ایست ناگهانی قلب را افزایش میدهند که بدون درمان فوری میتواند کشنده باشد.
* پیشگیری از سکتۀ قلبی :
حتی اگر پیش از این هم شخصی دچار حملۀ قلبی شده باشید هیچگاه اقدام برای پیشگیری از حملات بعدی دیر نیست.
- داروها: مصرف برخی داروها زیرنظر پزشک ، میتواند خطر حملۀ قلبی ثانویه را کاهش دهد و به عملکرد بهتر قلب آسیب دیده کمک کند. توصیه های پزشک را دنبال کنید و تحت نظر وی رفتار نمایید.
- سبک زندگی: از دستورالعملهای مربوط به سبک زندگی سالم آگاه شده و آن ها را دنبال کنید. باید وزن متعادل و سالم همراه با رژیم غذایی سالم ( برای سلامت قلب) داشته باشید. سیگار نکشید، بطور منظم ورزش کنید، تنشها و استرسهای زندگی را مدیریت کنید و مشکلاتی همچون فشار خون بالا، کلسترول و دیابت که باعث حملۀ قلبی میشوند را کنترل کنید.
* تشخیص حملۀ قلبی :
بصورت ایدهآل باید پزشک در طول معاینات فیزیکی منظم بیمار را غربالگری کند تا عوامل خطر منجر به حملۀ قلبی را شناسایی کند.
اگر بیمار با داشتن علائم حملۀ قلبی در موقعیت اورژانسی باشد گروه امداد پیرامون نشانه ها سؤال پرسیده و فشار خون، ضربان قلب و دمای بدن را بررسی میکنند. سپس دستگاه کنترل ضربان قلب به فرد وصل میشود و آزمایشهایی برای بررسی وجود یا عدم وجود حملۀ قلبی انجام میشود.
آزمایشها عبارتند از:
- الکتروکاردیوگرام (ECG): نوار قلب یا الکتروکاردیوگرام اولین آزمایشی است که برای تشخیص حملۀ قلبی انجام میشود. این دستگاه ازطریق الکترودهای متصل به پوست سینۀ بیمار فعالیت الکتریکی قلب را ثبت و ضبط میکند. ضربان قلب بصورت امواجی روی مانیتور نمایش داده شده یا روی کاغذ مخصوص نوار قلب ثبت و چاپ میشوند. بدلیل اینکه ضربان الکتریکی یک قلب آسیبدیده عادی نیست دستگاه قلب وقوع حملۀ قلبی یا احتمال وقوع آن در حال حاضر را نشان میدهد.
- آزمایش خون: بعد از یک حملۀ قلبی و آسیب عضلۀ قلب پروتئینهای مخصوص قلب به آرامی در خون نشت میکنند. پزشکان بخش اورژانس برای بررسی وجود این آنزیمها با نمونه گیری خون بیمار را آزمایش میکنند.
- پرتونگاری اشعهی ایکس قفسهی سینه: تصویر پرتونگاری مربوط به قفسۀ سینه به پزشک اجازه میدهد تا اندارۀ قلب و رگهای خونی و همچنین احتمال وجود مایعات در ششها را بررسی کند.
- اکوکاردیوگرام: پروبهای دستگاه اکوکاردیوگراف (مبدل ترانسدیوسر-شبیه قلم نوری) روی سینۀ بیمار قرار میگیرند و امواج صوتی به سمت قلب بیمار هدایت میشود. انعکاس این امواج بصورت الکتریکی پردازش میشوند تا تصویری ویدئویی از قلب بیمار تهیه شود. اکوکاردیوگرام به شناسایی ناحیۀ آسیبدیدۀ قلب و علت عدم پمپاژ طبیعی خون کمک میکند.
- کاتتریزاسیون کرونری (آنژیوگرام): لوله های بلند و باریک (کاتتر) در یکی از سرخرگهای تغذیهکنندۀ قلب (معمولاً سرخرگ ساق پا یا کشالهی ران) جایگذاری میشود. سپس از طریق این لوله مایعی رنگی به درون سرخرگهای قلب تزریق میشود. با این روش سرخرگها در تصاویر اشعهی ایکس قابل رؤیت شده و محل انسداد در تصاویر مشخص میشود.
- تست استرس ورزش: در روزها یا هفتههای بعد از سکتۀ قلبی برای اندازهگیری چگونگی پاسخدهی قلب و رگهای خونی به فعالیت، تست ورزش قلب انجام می شود. درحالیکه دستگاه ECG به بیمار متصل است بیمار روی تردمیل راه میرود یا با دوچرخۀ ثابت رکاب میزند یا یک داروی درون وریدی دریافت میکند. به همان روشی که فعالیت ورزشی قلب را تحریک میکند، این دارو نیز باعث تحریک قلب میشود.
یکی دیگر از امکاناتی که در تست ورزش وجود دارد استفاده از رنگ رادیواکتیو است. این تست نیز شبیه تست ورزش است با این تفاوت که با استفاده از تزریق مادۀ رنگی و تکنیکهای تصویربرداری مخصوص تصاویر دقیقتری از قلب (در حین تست ورزش) بدست میآید.
- سیتی اسکن قلب یا امآرآی: با استفاده از سیتیاسکن قلب یا امآرآی مشکلات قلبی ازقبیل میزان آسیب ناشی از حملۀ قلبی مشخص میشود. در سی تی اسکن بیمار روی تخت دراز میکشد و اشعهی ایکس از درون یک لوله بصورت چرخشی به بدن بیمار تابانده میشود و از سینه و قلب بیمار تصاویری تهیه میکند.
در امآرآی قلب، این دستگاه میدان مغناطیسی تولید میکند. میدان مغناطیسی تولیدشده ذرات اتمی برخی از سلولهای بدن را در یک امتداد قرار میدهد. وقتی امواج رادیویی به سوی این ذرات منظم تابانده شدند (هرکدام از ذرات) سیگنالهایی متفاوت (بر اساس نوع بافت) تولید میکنند. سیگنالهای پدیدآمده تصاویری از قلب بیمار ایجاد میکنند.
* درمان حملۀ قلبی :
- درمان حملهی قلبی در بیمارستان در هر دقیقه بعد از سکتۀ قلبی بافت قلب بیشتر تخریب شده یا از بین میرود. احیاء سریع جریان خون مانع آسیب دیدن قلب میشود.
- داروهای درمانی سکتۀ قلبی :
داروهایی که برای درمان حملۀ قلبی تجویز میشوند عبارتند از:
- آسپرین: قرص آسپرین سبب کاهش لخته خون شده و درنتیجه به حفظ جریان خون در سرخرگ باریک شده کمک میکند.
- داروهای ترومبولیتیک: این داروها که شکنندۀ لخته نیز نام دارند باعث میشوند تا لختهای که جریان خون را به قلب مسدود کرده حل شود. وقتی بعد از حملۀ قلبی بیمار برای اولین بار این دارو را دریافت کند احتمال زنده ماندن او بسیار زیاد است و آسیب قلبی در بیمار کاهش مییابد.
- داروهای ضد پلاکت خون: ممکن است پزشکان بخش اورژانس داروهای دیگری بهنام بازدارنده های انبوهش پلاکت ( platelet aggregation inhibitors)به بیمار بدهند تا مانع تشکیل لختۀ جدید شده و از رشد لختۀ موجود جلوگیری کنند.
- سایر داروهای رقیق کنندۀ خون: احتمالاً داروهای دیگری مانند هپارین به بیمار داده میشود تا غلظت خون بیمار و تشکیل لختهی خونی کاهش یابد. هپارین بصورت درون وریدی یا زیرپوستی تزریق میشود.
- مسکنها: ممکن است پزشک مسکن قوی مانند مورفین برای بیمار تجویز کند.
- نیتروگلیسیرین: این دارو برای درمان درد قفسۀ سینه (آنژین) مصرف میشود و با اتساع رگهای خونی جریان خون به سمت قلب را بهبود میبخشد.
- مسدودکننده های بتا: این داروها باعث شل شدن ماهیچۀ قلب میشوند، ضربان قلب را آهسته میکنند و فشار خون کاهش مییابد. در نتیجه فعالیت قلب آسانتر میشود. مسدودکنندههای بتا میتوانند میزان صدمات وارده به ماهیچۀ قلب را کاهش داده و مانع حملات قلبی بعدی شوند.
- مهارکننده های آنزیم مبدل آنژیوتانسین: این داروها فشار خون را پایین آورده و تنش وارد بر قلب را کاهش میدهند.
- استاتینها: این داروها ( استاتین )چربی خون را کنترل میکنند.
- عمل جراحی و سایر روش های درمانی سکته قلبی :
علاوه بر مصرف داروهای ذکرشده ممکن است برای درمان بیمار حملهی قلبی، بیمار تحت یکی از فرایندهای زیر قرار گیرد.
- آنژیوپلاستی کرونری و استنت : در این روش که (PCI- آنژیوپلاستی عروق کرونری از طریق پوست) نیز نام دارد پزشکان لوله های بلند و باتریک (کاتتر) را ازطریق سرخرگ مچ یا کشالهی ران به سمت سرخرگ مسدودشدهی قلب میفرستند. کاتتریزاسیون قلب برای پیداکردن نواحی مسدودشده روی بیمار انجام میشود و بعد از آن بیمار بلافاصله تحت آنژیوپلاستی کرونری قرار میگیرد. لولۀ کاتتر دارای بالون مخصوصی است که وقتی در محل موردنظر قرار گرفت متورم میشود تا سرخرگ کرونری مسدودشده باز شود. ممکن است بعد از آن یک استنت فلزی مشبک در سرخرگ قرار گیرد تا شریان برای مدت زمان طولانی باز مانده و جریان خونی که به قلب میرود احیاء شود. براساس شرایط بیمار ممکن است استنت به داروی آهسته رهش آغشته شود تا به بازماندن مسیر سرخرگ کمک کند.
- جراحی بای پس سرخرگ کرونری: در برخی موارد پزشکان در مواجهه با بیمار حملۀ قلبی عمل بایپس اورژانسی انجام میدهند. ولی درصورت امکان عمل بایپس باید حدود 3 تا 7 روز پس از حملۀ قلبی انجام شود. زیرا مدتی طول می کشد تا ماهیچۀ قلب بعد از حمله احیا شود.
در عمل جراحی بایپس عروق خونی (سیاهرگ یا سرخرگ) از یک بخش بدن به سرخرگ مسدود یا باریکشده پیوند زده میشوند و از این طریق مسیر جریان مسدودشده باز میشود و خون به سمت قلب میرود. با جریان یافتن خون به سمت قلب و احیاء و تثبیت شرایط بیمار، بیمار چند روز در بیمارستان بستری میشود.
- توانبخشی قلب :
هنگام بستری شدن در بیمارستان و بعد از تثبیت شرایط بیمار، پزشک و تیم مراقبت برنامهای به بیمار میدهند که نه تنها در بیمارستان بلکه هفته ها و حتی ماهها بعد از مرخص شدن باید آن برنامه را اجرا کند. معمولاً برنامه های بازتوانی قلبی روی 4 حوزه تأکید میکنند: داروها، تغییر سبک زندگی، مشکلات و مسائل احساسی و بازگشت تدریجی بیمار به انجام فعالیتهای طبیعی.
اجرای دقیق این برنامه بسیار مهم است. افرادی که بعد از حملۀ قلبی برنامۀ بازتوانی قلبی را اجرا میکنند عمر طولانی تری داشته و احتمال بروز مجدد حملۀ قلبی یا مشکلات ناشی از سکتۀ قلبی در آن ها کمتر است. اگر در طول بستری شدن برنامۀ بازتوانی در اختیار شما قرار نگرفت از پزشک در این باره کمک و راهنمایی بخواهید.

* سبک زندگی و درمانهای خانگی سکتۀ قلبی :
برای بهبود سلامت قلب خود از این توصیه ها پیروی کنید:
- عدم مصرف دخانیات: مهمترین نکته برای بهبود سلامت قلب عدم استعمال دخانیات است. همچنین نباید در معرض دود سیگار افراد سیگاری قرار گرفت.
- کنترل فشار و چربی خون: اگر فشار و چربی خون شما بالا است پزشک میتواند دارو تجویز کرده و برنامه های برای تغییر رژیم غذایی پیشنهاد کند. از پزشک بپرسید برای کنترل فشار خون و چربی خون هر چند وقت یکبار به او مراجعه کنید.
- معاینۀ کلی (Checkup) منظم: برخی عوامل خطر حملۀ قلبی مانند دیابت، فشار خون بالا و چربی خون در ابتدا بدون علامت هستند. پزشک میتواند با انجام آزمایش به وجود این مشکلات پی ببرد و درصورت لزوم در مدیریت این مشکلات به شما کمک کند.
- ورزش: ورزش منظم باعث میشود تا عملکرد قلب بعد از حملۀ قلبی بهبود یافته و از حملۀ مجدد پیشگیری شود. 5 روز پیادهروی در هفته و روزانه 30 دقیقه سلامتی بیمار را بهبود میبخشد.
- داشتن وزن سالم: اضافه وزن سبب فشار روی عضلۀ قلب میشود و میتواند با دیابت، فشار خون بالا و چربی خون بالا مرتبط باشد.
- رژیم غذایی سالم برای قلب: چربیهای اشباعشده، ترانسها و کلسترول (مضر) موجود در رژیم غذایی میتواند باعث تنگ و باریک شدن رگهای قلب شود. نمک زیاد نیز فشار خون را افزایش میدهد. یک رژیم غذایی سالم برای قلب شامل پروتئین بدون چربی مانند ماهی و حبوبات، میوه ها، سبزیجات و غلات است.
- کنترل دیابت: ورزش منظم، غذای سالم و مناسب و کاهش وزن می تواند سطح قند خون را در حالت مطلوب حفظ کند. برخی افراد برای کنترل دیابت خود باید دارو مصرف کنند.
- کنترل استرس: استرس و تنشهای فعالیتهای روزمرۀ خود را کاهش دهید. در برنامۀ کاری خود تجدید نظر کنید و اعتیاد به کار را کنار بگذارید. همپنین برای کاهش حوادث استرسزا یا کنارآمدن با آن ها راهحلهای مناسبی پیدا کنید.
- مصرف متعادل مشروبات الکلی: در صورتیکه مشروبات الکلی مصرف میکنید تعادل را رعایت کنید. یعنی برای زنان و مردان سالخورده بالای 65 سال (14 گرم) و مردان 65 سال و جوانتر تا 30 گرم کافی است.
حملۀ قلبی یکی از معضلات خطرناک است و شاید با خود فکر کنید سکتۀ قلبی چه اثراتی بر زندگی من خواهد گذاشت و آیا ممکن است دوباره دچار حملۀ قلبی شوید.
خشم، ترس، احساس گناه و افسردگی بعد از حملۀ قلبی بسیار شایع است. در مورد این احساسات با پزشک خود، اعضای خانواده یا یک دوست قابل اعتماد صحبت کنید. میتوانید با یک مشاور بهداشت روانی مشورت کنید یا عضو یک گروه حمایتی شوید.
باید درمورد نشانه های افسردگی با پزشک خود صحبت کنید. برنامه های بازتوانی قلبی میتوانند در پیشگیری یا درمان افسردگی بعد از سکتۀ قلبی مؤثر باشند.
* فعالیت جنسی بعد از حملۀ قلبی :
برخی بیماران نگران فعالیت جنسی خود بعد از (بهبود) حملۀ قلبی هستند. ولی اغلب بیماران بعد از بهبود میتوانند بدون هیچ مشکلی فعالیت جنسی خود را داشته باشند. ازسر گرفتن فعالیت جنسی به سلامت فیزیکی، آمادگی روانی و فعالیت جنسی قبل از حملۀ قلبی بستگی دارد. در مورد زمان مناسب برای شروع فعالیت جنسی با پزشک خود مشورت کنید. برخی داروهای قلبی میتوانند بر عملکرد جنسی تأثیر بگذارند. در صورتیکه در این زمینه دچار مشکل شدید با پزشک خود مشورت کنید.









ثبت نظر