260
درمان بیماریهای کلیوی و مجاری ادراری با رویکرد سلول درمانی
منبع :شمارۀ 1241 نشریه پزشکی امروز
به دنبال پیشرفتهای اخیر در تحقیقات سلولهای بنیادی، پتانسیل بازسازی اندام با استفاده از سلولهای بنیادی ویژه بافتی بهعنوان یک درمان موثر برای نارسایی اندامها رو به افزایش است. اما امکان استفاده از این سلولها برای ترمیم بافتهای پیچیدهتر به لحاظ ساختاری و عملکردی مانند کلیه و کبد به تحقیقات بیشتری نیاز دارد.
آسیبهای کلیوی به دنبال بیماریمزمنکلیوی(CKD) یکی از مهمترین معضلات در حوزه سلامت عمومی به ویژه در زمینه نارساییهای کلیوی میباشندکه در نهایت منجر به مرحله نهایی بیماری کلیوی (End-Stage Renal Disease:ESRD) میگردند. در حال حاضر بقای بیماران مبتلا به ESRD، منحصرا محدود به پیوند کلیه و یا روشهای دیالیز میباشد. بنابراین به نظر میرسد، دستیابی به روشهای درمانی جدید مبتنی بر حفظ و جلوگیری از آسیبهای وارده به بافت کلیهها در اولویت باشند. اگرچه در ابتدا این تصور وجود داشت که کلیهها فاقد ظرفیت خود ترمیمی هستند، اما امروزه مطالعات متعددی نشان دادهاند که سلولهای بنیادی و پیش ساز درون زاد و برون زاد کلیوی نقش مهمی در ترمیم کلیهها در شرایط پاتولوژیک مختلف دارند. در این مقاله ما ابتدا به بررسی پتانسیل خود ترمیمی کلیهها و منابع سلولی درون زاد کلیوی میپردازیم ، سپس به یافتههای اخیر در ارتباط با نقش سلولهای بنیادی و سلولهای پیش ساز برون زاد کلیوی در ترمیم کلیهها اشاره خواهیم کرد و در نهایت روی پتانسیل درمانی این سلولها بهعنوان یک روش درمانی جدید بحث خواهیم نمود. همچنین به معرفی راهکارهای کوتاه مدت، میان مدت و بلند مدت در زمینه پیشگیری، تشخیص زود هنگام و درمان فیبروز کلیوی اشاره خواهیم کرد.
به دنبال پیشرفتهای اخیر در تحقیقات سلولهای بنیادی، پتانسیل بازسازی اندام با استفاده از سلولهای بنیادی ویژه بافتی بهعنوان یک درمان موثر برای نارسایی اندامها رو به افزایش است. اما امکان استفاده از این سلولها برای ترمیم بافتهای پیچیدهتر به لحاظ ساختاری و عملکردی مانند کلیه و کبد به تحقیقات بیشتری نیاز دارد. در این میان ، بیماریهای درگیرکننده بافت کلیوی و ادراری به دلیل شیوع بالای این بیماریها از اهمیت بالاتری برخوردار است. علاوه بر شیوع بالا، همچنین آسیبهای حاد و بیماریهای مزمن کلیوی سالانه هزینههای بهداشتی و درمانی قابل توجهی را به جامعه تحمیل میکنند. روشهای رایج درمانی هرچند تا اندازهای توانستهاند از میزان مرگ و میر ناشی از این بیماریها بکاهند، ولی همچنان بخش بزرگی از بیمارانی به علت نارسایی مزمن کلیه ناگزیر به پیوند هستند. به نظر میرسد که راهکارهای ترمیمی با استفاده از سلولهای بنیادی بتواند تا اندازه زیادی به این بیماران کمک کند. ترمیم در بافت کلیوی با توجه به نوع آسیب میتواند از سازوکارهای مختلفی صورت گیرد. در صورتی که آسیب وارده خیلی شدید نباشد و ساختار کلیوی دست نخورده و سالم باقی مانده باشد، کلیه ها از پتانسیل ترمیمی بالای خود برای ترمیم عارضه استفاده میکنند. اما در صورتیکه آسیب ایجاد شده وسیع و به صورت مزمن باشد، بافت کلیوی توان ترمیمی خود را از دست داده و لازم است که برای افزایش توان ترمیمی از راهکارهای دیگری همانند تزریق سلولهای بنیادی استفاده شود. باتوجه به این مهم در بیماریهای حاد کلیه ، هدف اصلی سلول درمانی، حفظ وضعیت موجود و کاهش صدمات ناشی از بیماری آسیب رسان خواهد بود و در بیماریهای مزمن، افزایش توان ترمیمی با استفاده از سلولهای بنیادی میباشد. بنابراین برای درک بهتر پتانسیل سلول درمانی در بهبود بیماریهای کلیوی ابتدا به ماهیت سلولهای بنیادی خواهیم پرداخت و سپس نقش این سلولها را در روند ترمیمی بافت کلیوی مورد ارزیابی قرار خواهیم داد و اشاره ای به اهمیت انجام طرحهای تحقیقاتی و کارآزماییهای بالینی در این حوزه خواهیم داشت.
▪ اهمیت بیماریهای کلیوی در جهان و درکشور ایران:
همانطور که مطالعات اپیدمیولوژی نشان میدهند میزان شیوع و بروز بیماری کلیوی در سراسر دنیا و ایران رو به افزایش است و این در حالی است که میزان اهداکنندگان اندام کلیه در حال کاهش و میزان مرگ و میر بیماران در لیست انتظار پیوند کلیه رو به افزایش است. از طرف دیگر هزینههای پزشکی و عمومی این بیماران نیز رو به افزایش میباشد.
نارساییهایکلیوی، یکی از شایعترین و البته پرهزینهترین بیماریهای مزمن در جهان به حساب میآید. بر طبق آخرین آمارها در ایران، سالانه حدود 4 هزار نفر بیمار جدید به مبتلایان نارساییهای مزمن کلیوی اضافه میشود. در حال حاضر 28هزار بیمار دیالیزی در ایران زندگی میکنند که بررسیها نشان میدهد با ادامه روند کنونی در طول 10 سال آینده، بیماران کلیوی در کشورمان به 3 برابر افزایش خواهند یافت. با توجه به شیوع بیماریهای دیابت ، فشارخون بالا و سایر عوامل مربوطه، به طور قطع افزایش تعداد بیماران کلیوی تا سال 1400 قابل توجه خواهد بود. بر اساس اطلاعات سازمان بهداشت جهانی، درصد وقوع نارسایی مزمن کلیوی از 7/5 به 1/8 در بین سالهای 1988 تا 2006 افزایش یافته است و 360 میلیون بیمار در سال 2006 به مرحله نهایی بیماری کلیوی رسیدهاند. هزینه مراقبتهای پزشکی بیماران در مرحله نهایی بیماری کلیوی در سال 2006 تقریبا 23 بیلیون دلار بوده است. بهطوریکه تخمین زده شده است در ایالات متحده ازهر پنج نفری که به سن 65 سالگی میرسند یک نفر بطور موقتی یا دائمی در ادامه عمر خود نیازمند درمان با جایگزینی و پیوند کلیه است. درحال حاضر نزدیک به یک میلیون بیمار مبتلا به مرحله نهایی بیماری کلیوی در ایالات متحده زندگی میکنند که در هر سال؛ 100 هزار بیمار جدید به این تعداد افزوده میشوند. اگرچه، همودیالیز، بقای بیمارانِ مبتلا به مرحله نهایی بیماری کلیوی را افزایش داده است، اما همچنان پیوند کلیه تنها روش درمانی موجود میباشد. علیرغم اینکه هر ساله حدود 18 هزار پیوند کلیه در ایالات متحده انجام میشود، اما همچنان 100 هزار آمریکایی در انتظار یک کلیه پیوندی هستند. از آنجایی که تعداد کلیههای اهدایی ثابت باقی مانده است ،زمان انتظار در لیست پیوند به بالای 3 سال افزایش پیدا کرده است . همچنین میزان مرگ و میر افراد لیست انتظار پیوند کلیه به 5 تا 10 درصد رسیده است. علیرغم پیشرفتهای اخیر در ایمونولوژی پیوند، همچنان 20 درصد از افراد دریافتکنندۀ پیوند کلیه در طول 5 سالِ بعد از پیوند با دفع حاد اندام پیوندی مواجه میشوند و متاسفانه از دست رفتن عملکرد کلیۀ پیوندی و یا مرگ در طول 10 سال پس از پیوند، تقریبا در 40 درصد از افراد دریافت کننده پیوند کلیه مشاهده میشود. از اینرو نیاز به بافت پیوندی بالا رفته و در این شرایط استفاده از درمانهای جایگزین ضروری به نظر میرسد.
▪ روشهاى نوین سلول درمانى در بیماریهای کلیوی:
یکی از چالشهای اصلی در پزشکی ترمیمی، بهویژه در حوزه ترمیم کلیوی، بهبود روشهای درمانی موجود به همراه کشف روشهای جدید جهت درمان بیماران مبتلا به نارساییهای حاد و مزمن کلیوی میباشد. اساس رویکردهای محافظت کننده از عملکرد کلیوی در جهت تاخیر در رسیدن به مرحله نهایی بیماری، استفاده از داروها میباشد. اما این استراتژیها یک راهحل مناسب در طولانی مدت نیستند. در حقیقت اکثر بیماران در مرحله نهایی بیماری کلیوی کاندید درمانهایی جهت جایگزینی کلیهها مانند پیوند کلیه و همودیالیز هستند و بهدلیل تعداد محدود اندام اهدایی تنها درصد کمی از آنها موفق به دریافت عضو پیوندی میشوند. علیرغم دیالیز و پیوند کلیه اما همچنان میزان مرگ و میر در این بیماران بطور معناداری بالا است. به هر حال کمبود اهدا کنندهها، پیچیدگیهای مرتبط با ایمونولوژی پیوند و استفاده از داروهای سرکوب کننده سیستم ایمنی، لزوم توجه به روشهای درمانی جایگزین برای بیماران کلیوی در مرحله نهایی را میطلبد. بنابراین درحالی که تعدادی از محققان برروی بهبود روشهای درمانی موجود کار میکنند، گروههای دیگر در جهت یافتن روشهای جدید برای درمان نارساییهای کلیوی هستند. بهویژه مهندسی بافت و درمان با استفاده از سلولهای بنیادی ، جزو حوزههای جدید و اصلی تحقیق در زمینه ترمیم کلیهها میباشد. ایده ایجاد یک کلیه جدید در محیط آزمایشگاه با استفاده از داربستها بهعنوان اسکلت سلولی که سلولهای کلیوی و یا سلولهای بنیادی روی آنها کشت شوند یک راه حل ایده آل برای جایگزینی اندام در سالهای آتی است.
▪ معرفى محور تحقیقاتی بیماریهای کلیوی پژوهشگاه رویان:
در دهه گذشته، پژوهشها روی استفاده از سلولهای بنیادی برای درمان بیماریهای کلیوی بطور گستردهای افزایش یافته است و از روشهای گوناگونی برای تعیین پتانسیلِ درمانی این سلولها در درمان بیماران مبتلا به مراحل پایانی بیماریهای کلیوی استفاده شده است. یک روش موثر برای درمان مراحل نهایی بیماریهای کلیوی، درمانی است که یا ترمیم سلولهای کلیوی را پیش ببرد و یا سلولهای آسیب دیده را جایگزین کند. با بررسی متون علمی مشخص میشود که سلولهای بنیادی مختلفی وجود دارند که توانایی ترمیم بافتهای مختلف را از خود نشان میدهند. در این رابطه از مدلهای حیوانی مختلفی شامل مدلهای مبتلا به نارساییهای کلیوی و استفاده از انواع سلولهای بنیادی در جهت ایمنی و اثربخشی آنها در جهت بهبودی بیماری استفاده شده است. بر این اساس در سال 1391، تحقیقات در محور بیماریهای کلیوی با هدف کاربردی کردن سلولهای بنیادی در درمان بیماریهای کلیوی و مجاری ادراری در پژوهشگاه رویان آغاز شد. پروژههای متعددی با محوریت تاکید بر استفاده از انواع سلولهای بنیادی در درمان نارساییهای کلیوی (حاد و مزمن)، کاهش داروهای ضعیف کننده سیستم ایمنی در جریان پیوند کلیه، اختلالات ژنتیکی شامل کلیههای پلی کیستیک، بیماریهای عروقی و گلومرولی کلیه و نقایص مجاری ادراری نظیر بیاختیاری ادرار، طراحی و به مرحله اجرا گذاشته شده است.
▪ رویکردهاى جدید سلولدرمانى براى بیماریهای کلیوی:
امروزه بیماریهای کلیوی یک عامل تعیین کننده در میزان مرگ و میر است و میزان شیوع آن بهدلیل افزایش چاقی، دیابت و بیماریهای قلبی و عروقی رو به افزایش است و یک مشکل جهانی در بخش سلامت محسوب می گردد. آسیب حاد کلیوی بطور قابل توجهی سبب گسترش بیماری مزمن کلیوی پیشرفته میشود. نارسایی مزمن کلیوی با فیبروز کلیوی و کاهش پیشرونده نفرونها مشخص میشود و منجر به کاهش عملکرد کلیوی و بیماری کلیوی مرحله نهایی میشود. بهدلیل ظرفیت محدود کلیهها برای ترمیم میزان بقای بیماران مبتلا به بیماری کلیوی مرحله نهایی، درمان در حال حاضر صرفاً وابسته به دیالیز و پیوند کلیه میباشد. بنابراین، گسترش روشهای درمانی جدید لازم بهنظر میرسید.
پتانسیل استفاده از سلولهای بنیادی برای بهبود ترمیم کلیوی در جریان آسیب بافتی امیدوار کننده است. اما در این زمینه چالشهای قابل توجهی وجود دارد. اگرچه حضور سلولهای بنیادی و پیش ساز در کلیه بزرگسالان امکان توزیع این سلولها را در ترمیم کلیوی فراهم کرده است، اما مکانیسمهای درون زاد این سلولها در بسیاری از موارد جهت جایگزینی بافت آسیب دیده ناشناخته است. بهعلاوه دستکاری سلولهای بنیادی و پیش ساز کلیوی و استفاده از آنها در روشهای سلول درمانی با توجه با اینکه این سلولها بسیار کمیاب هستند و بهدست آوردن آنها بصورت غیر تهاجمی مشکل است، بسیار چالش برانگیز است. نهایتا یافتههای جدید در حوزه باز برنامه ریزی سلولی امکانات جدیدی را برای تولید پیشسازهای کلیوی مشتق از بیمار در محیط آزمایشگاه یا مستقیما در کلیه آسیب دیده فراهم کرده است. همچنین چالشهای مشابهای برای استفاده از سلولهای بنیادی غیرکلیوی، برای ترمیم کلیوی وجود دارد. در وهلۀ نخست مزیت استفاده از منابع اتولوگ (خودی) در مقابل سلولهای اهدایی الوگرفت (غیر خودی) مشخص نشده است. دوم، روشهای دستکاری سلولها در محیط آزمایشگاهی نیز همچنان مشخص نشده است. سوم، نوع سلولی که برای هر بیماری مناسبتر باشد معین نشده است. و در نهایت جایگیری، میزان بقا و قرارگیری سلولهای پیوندی در بافت هدف هنوز بسیار پایین است و این مسئله اثر بخشی آنها را برای آزاد کردن فاکتورهای پاراکرین محدود میسازد.
همچنین مطالعات کارآزمایی بالینی در انسان برای امکان سنجی هر کدام از این مداخلات درمانی و ارزیابی حوادث مضر استفاده از این سلولها لازم است، که دید وسیعتری در ارتباط با پتانسیل استفاده از این سلولهای بنیادی برای درمان بیماریهای کلیوی فراهم آورد. از آنجایی که ترمیم کلیهها نیازمند بازیافت تعداد زیادی از انواع سلولهای نفرونی با عملکردهای مختلف میباشد، تمایز به ردههای پیش ساز کلیوی با استفاده از سلولهایی که پتانسیل ترمیم بیشتر از یک نوع سلولی را دارند و در حقیقت امکان نفروژنزیس (نفرونزایی) از نو (de novo) را فراهم میکنند، دارای مزیت است. در حال حاضر اطلاعات ما در رابطه با مجموعههای ژنی یا فاکتورهایی که امکان تولید ردههای مختلف سلولهای کلیوی را فراهم میکنند، کامل نیست. در نهایت درمان بر پایه سلولهای بنیادی یک واقعیتی در ترمیم کلیهها خواهد بود و این سلولها تأثیر بهسزایی در پیشبرد و بهبود کیفیت زندگی در افراد مبتلا به بیماریهای کلیوی ایفا خواهند نمود.
▪ تحقیقات پایه و بالینی در پژوهشگاه رویان در ارتباط با کاربرد سلولهای بنیادی در درمان بیماریهای کلیوی:
در طی یک مطالعه، مقدسعلی و همکاران با همکاری محققان هلندی نشان دادندکه سایتوکاینهای مترشحه از سلولهای بنیادی مزانشیمی انسانی میتوانند ترمیم سلولهای کلیوی آسیب دیده را تحریک کنند. نتایج این مطالعه نشان داد که سلولهایبنیادی مزانشیمی مشتق از مغز استخوان میتوانند ترمیم سلولهای اپیتلیالی توبولی پروگزیمال کلیوی را پس از آسیب توسط داروی جنتامایسین در محیط آزمایشگاه بهبود ببخشند. در مطالعه دیگری مقدسعلی و همکارانشان با پیوند سلولهای بنیادی مزانشیمی مشتق از مغز استخوان در مدل حیوانی میمون مبتلا به نارسایی حاد کلیوی نشان دادند که این سلولها میتوانند نارسایی حاد کلیوی را بهبود بخشند و بهعنوان یک راهکار درمانی مدنظر قرار بگیرند. آسیب حاد کلیوی یک بیماری تخریب کننده قوی در حوزه طب بالینی میباشد. در حال حاضر هیچ درمان خاصی میزان یا تاثیرگذاری فرایندهای ترمیمی پس از آسیب حاد کلیوی را بهبود نبخشیدهاند. اثرات مفید سلولهای بنیادی مزانشیمی مغز استخوان (BM-MSCs) روی فرایندهای ترمیم کلیوی پس از آسیب حاد کلیوی در مدلهای مختلف آزمایشگاهی جوندگان به اثبات رسیده بود، اما این اثرات در مدلهای حیوانی بزرگ و انسان ناشناخته بود. بنابراین با طراحی مطالعهای به ارزیابی اثرات درمانی سلولهای بنیادی مزانشیمی مشتق از مغز استخوان میمون رزوس ماکاک مولاتا (Macaque mulatta) در آسیب حاد کلیوی القاء شده با داروی سیسپلاتین (Cisplatin) پرداخته شد. در مدل میمون مبتلا به آسیب حاد کلیوی با یکبار تزریق داخل وریدی سلولهای بنیادی مزانشیمی مغز استخوان عملکرد کلیوی در جریان هفته اول بهبود یافت، به طوریکه میزان کراتینین و اوره به طور معناداری پائینتر و میزان کلیرانس کراتینین و اوره به طور معناداری بالاتر و بدون هیپوناترمی، هیپرکالمی، دفع پروتئین در ادرار و پلی اوری در فاصله حدود 84 روز بعد از تزریق داروی سیس پلاتین در مقایسه با گروه شم(vehicle) (تزریق نرمال سالین) و کنترل بود. بعد از اینکه عملکرد کلیهها بهدنبال پیوند سلولهای بنیادی مزانشیمی بهبود یافت، وضعیت ساختاری و هیستوپاتولوژیک توبولهای کلیوی بدنبال پیوند سلولی مورد ارزیابی قرار گرفت. برخلاف اثرات مفید سلولهای بنیادی مزانشیمی روی شاخصهای عملکردی کلیهها، این سلولها روی شاخصهای هیستوپاتولوژی کلیوی هیچ تاثیر قابل توجهی را در طول 4 هفته پیگیری نشان ندادند. در واقع در این بازه زمانی پیوند سلولهای بنیادی مزانشیمی موجب بهبود آسیبهای ساختاری کلیهها نشده بود و کلیه میمونهای تیمار شده با سلولهای بنیادی مزانشیمی در طول یک ماه بعد از تزریق دارو همچنان درجات بالایی از آسیب سلولی را در توبولهای کلیوی به همراه تشکیل کیست و ازبین رفتن کانونی سلولها را نشان میدادند.
سلولهای بنیادی مزانشیمی مشتق ازمغز استخوان به طور واضحی حضور سلولهای T تنظیمی (T cell regulatory:Treg) بیان کننده پروتئین Foxp3 را در پاسخ به آسیب القاء شده به سیس پلاتین افزایش دادند. این یافتهها نشان میدهندکه تزریق داخل شریان کلیوی سلولهای بنیادی مزانشیمی مغز استخوان در این مدل حیوانی بزرگ منحصربفرد مبتلا به نارسایی حاد کلیوی القاء شده با داروی سیس پلاتین میتوانند منجر به بهبودی نشانههای بیماری و ارائه اثرات محافظتی شود.
در مطالعه دیگری مقدسعلی و همکاران اثر پیوند اتوگرافت سلولهای بنیادی مزانشیمی مغز استخوان را در جلوگیری از پیشرفت عوارض طولانی مدت (Acute kidney injury:AKI) با استفاده از داروی سیسپلاتین را به سمت CKD در مدل حیوانی میمون مطالعه کردند. CKD بهدنبال استفاده از داروی شیمی درمانی سیس پلاتین به خوبی شناخته شده است. اگرچه ثابت شده است که MSCها نقش حمایتی دارند و عمکرد و فیبروزکلیوی را در نارسایی مزمن کلیوی را در مدلهای مختلف جوندگان بهبود میبخشند، اما اثر بخشی آنها در مدلهای حیوانی بزرگ و انسان، ناشناخته باقی مانده است. هدف از این مطالعه، ارزیابی نقش سلولهای بنیادی مزانشیمی در جلوگیری از بیماری مزمن کلیوی و کاهش فیبروز در مدل حیوانی میمون بهدنبال نفروتوکسیسیتی ایجاد شده با داروی سیس پلاتین بود. در این مطالعه ابتدا آسیب کلیوی با تزریق داخل وریدی داروی سیس پلاتین در میمونهای رزوس القا شد و سپس اثر بخشی سلولهای بنیادی مزانشیمی اتولوگ مشتق از مغز استخوان برای جلوگیری و بهبود بیماری مزمن کلیوی بررسی گردید. نتایج نشان داد که در مدل بیماری مزمن کلیوی پیشگیرانه، سلولهای بنیادی مزانشیمی شاخصهای کراتینین، اوره و کلیرانس کراتینین و اوره سرم را ثابت نگه داشتند و هیچگونه هیپرکالمی، هیپوناترمی، پروتئینوریا و پرادراری تا 9 ماه در مقایسه با گروه کنترل و شم مشاهده نشد. سلولهای بنیادی مزانشیمی به طور معناداری شاخصهای هیستوپاتولوژی را کاهش داده بودند و پیشرفت در تشکیل کستهایهیالینی (Hyaline casts) و فیبروز بینابینی را به تاخیر انداخته بودند. اما در مدل بیماری مزمن کلیوی تثبیت شده، سلولهای استرمایی مزانشیمی سبب بهبود عملکرد کلیوی نشده بودند. در این مدل شاخصهای پاتولوژیکی، کستهای هیالینی و فیبروز تحت تاثیر تزریق سلولهای بنیادی مزانشیمی قرار نگرفته بودند. این نتایج پیشنهاد میکنند که سلولهای بنیادی مزانشیمی از پیشرفت بیماری مزمن کلیوی و ایجاد فیبروز جلوگیری میکنند، اما سبب کاهش فیبروز بینابینی تثبیت شده در این مدل پریمات غیر انسانی بهدنبال نفروتوکسیسیتی ایجاد شده با داروی سیس پلاتین نمیشوند. به طور کلی، در پژوهشگاه رویان اهم مطالعات، درمان بیماریهای کلیوی در گروه پژوهشی سلولهای بنیادیِ شامل مطالعات سلولی و بالینی میباشد،که بهصورت مشترک تحت نظارت دو گروه پژوهشی سلولهای بنیادی و طب ترمیمی در حال اجراست. در بخش علوم پایه هماکنون اغلب مطالعات روی تمایز سلولهای بنیادی به سلولهای کلیوی و یا شناسایی سلولهای بنیادی کلیه در بیماران کلیوی از جمله بیماران مبتلا به کلیه پلیکیستیک متمرکز شده است. در بخش مدلهای حیوانی، مطالعات گستردهای در حال انجام است که نقش انواع سلولهای بنیادی در ترمیم بافت کلیوی آسیبدیده چه به صورت حاد و چه بهصورت مزمن مورد ارزیابی قرار گیرد. در بخش بالینی نیز عمده مطالعات بر استفاده از سلولهای بنیادی ویژه بافتی در ترمیم و یا بهبود نشانههای بیماریهای کلیوی متمرکز شده است.
▪ چالشها:
پتانسیل استفاده از سلولهای بنیادی برای بهبود ترمیم کلیوی در جریان آسیب بافتی امیدوار کننده است. اما در این ارتباط چالشهای قابل توجهی وجود دارد. اگرچه که حضور سلولهای بنیادی و پیش ساز در کلیه بزرگسالان امکان توزیع این سلولها را در ترمیم کلیوی فراهم کرده است، اما مکانیسمهای درون زاد این سلولها در بسیاری از موارد جهت جایگزینی بافت آسیب دیده ناشناخته است. فهم بیشتر مکانیسمها و عواملی که در این ارتباط نقش دارند بسیار ضروری بهنظر میرسد. بهعلاوه دستکاری سلولهای بنیادی و پیش ساز کلیوی و استفاده از آنها در روشهای سلول درمانی با توجه با اینکه این سلولها بسیار کمیاب هستند و بدست آوردن آنها بصورت غیر تهاجمی مشکل است ،بسیار چالش برانگیز است. در نهایت یافتههای جدید در حوزۀ باز برنامهریزی سلولی امکانات جدیدی را برای تولید پیشسازهای کلیوی مشتق از بیمار در محیط آزمایشگاه یا بهطورمستقیم در کلیه آسیب دیده فراهم کرده است. همچنین چالشهای مشابهای برای استفاده از سلولهای بنیادی غیر کلیوی برای ترمیم کلیوی وجود دارد.
نخست، مزیت استفاده از منابع اتولوگ در مقابل سلولهای اهدایی الوگرفت مشخص نشده است. دوم، روشهای دستکاری سلولها در محیط آزمایشگاهی هنوز مشخص نشده است. سوم، نوع سلولی که برای هر بیماری مناسبتر باشد معین نشده است. در نهایت، جایگیری، میزانِ بقا و قرارگیری سلولهای پیوندی در بافتِ هدف همچنان بسیار پایین است و این مسئله اثر بخشی آنها را برای آزاد کردن موقت فاکتورهای پاراکرین محدود میسازد. همچنین مطالعات کارآزمایی بالینی برای امکان سنجی هر کدام از این مداخلات درمانی و ارزیابی حوادث مضر استفاده از این سلولها نیاز است که دید وسیعتری در ارتباط با پتانسیل استفاده از این سلولهای بنیادی برای درمان بیماریهای کلیوی فراهم آورد.
از آنجاییکه ترمیم کلیهها نیازمند بازیافت تعداد زیادی از انواع سلولهای نفرونی با عملکردهای مختلف میباشد، تمایز به ردههای پیش ساز کلیوی با استفاده از سلولهایی که پتانسیل ترمیم بیشتر از یک نوع سلول را دارند و در حقیقت امکان نفروژنز از نو (de novo ) را فراهم میکنند، دارای مزیت است. در حال حاضر اطلاعات ما در رابطه با مجموعههای ژنی یا فاکتورهایی که امکان تولید ردههای مختلف سلولهای کلیوی را فراهم میکنند، کامل نیست. از سوی دیگر باز برنامه ریزی درجای یک نوع سلول سوماتیک به سلول دیگر بدون دخالت یک حالت پرتوانی حدواسط رویایی به نظر میرسد. اگرچه که تحقیق روی استفاده از این روش برای آسیب عصبی و قلبی آغاز شده است، امکان استفاده از آن در کلیهها اخیرا نشان داده شده است.علیرغم نتایج به دست آمده از این مطالعات، میزان باز برنامه ریزی در سطح پائینی است و در حال حاضر شرایط بهینه برای حفظ و تمایز جهت یافته این سلولها بدست نیامده است.
▪ جمعبندی و چشم انداز:
یکی از چالشهای اصلی در پزشکی ترمیمی ، بهویژه در حوزه ترمیم کلیوی، بهبود روشهای درمانی موجود به همراه کشف روشهای جدید جهت درمان بیماران مبتلا به نارساییهای حاد و مزمن کلیوی میباشد. اساس استراتژیهای محافظت کننده از عملکرد کلیوی جهت تاخیر در رسیدن به مرحله نهایی بیماری کلیوی، متمرکز بر روی استفاده از داروها میباشد. اما این رویکردها یک راه حل مناسب در طولانی مدت نیستند. در حقیقت بیشتر بیماران در مرحله نهایی بیماری کلیوی کاندید درمانهایی جهت جایگزینی کلیهها مانند پیوند کلیه و همودیالیز هستند و بهدلیل تعداد محدود اندام اهدایی تنها درصد اندکی از آنها موفق به دریافت عضو پیوندی میشوند. علیرغم دیالیز و پیوند کلیه، اما همچنان میزان مرگ و میر در این بیماران بطور معناداری بالا است. به هر حال کمبود اهدا کنندهها و پیچیدگیهای مرتبط با ایمونولوژی پیوند و استفاده از داروهای مهار کننده سیستم ایمنی، لزوم توجه به روشهای درمانی جایگزین برای بیماران در مرحله نهایی بیماری کلیوی را میطلبد. بنابراین درحالی که تعدادی از محققان بر روی بهبود روشهای درمانی موجود در تلاش هستند، گروههای دیگر نیز در جهت یافتن روشهای جدید برای درمان نارساییهای کلیوی میکوشند. بهویژه مهندسی بافت و درمان با استفاده از سلولهای بنیادی، جزو حوزههای جدید و اصلی تحقیق در زمینه ترمیم کلیهها میباشد. ایدۀ ایجاد یک کلیه جدید در محیط آزمایشگاه با استفاده از داربستها بهعنوان اسکلت سلولی که سلولهای کلیوی یا سلولهای بنیادی بر روی آنها کشت شوند، یک راه حل ایدهآل برای جایگزینی اندام است. امید است که در آینده نزدیک درمان بر پایه سلولهای بنیادی، سبب ترمیم کلیهها گردد و این سلولها تأثیر مهمی در پیشبرد و بهبود کیفیت زندگی در افراد مبتلا به بیماریهای کلیوی ایفا نماید.
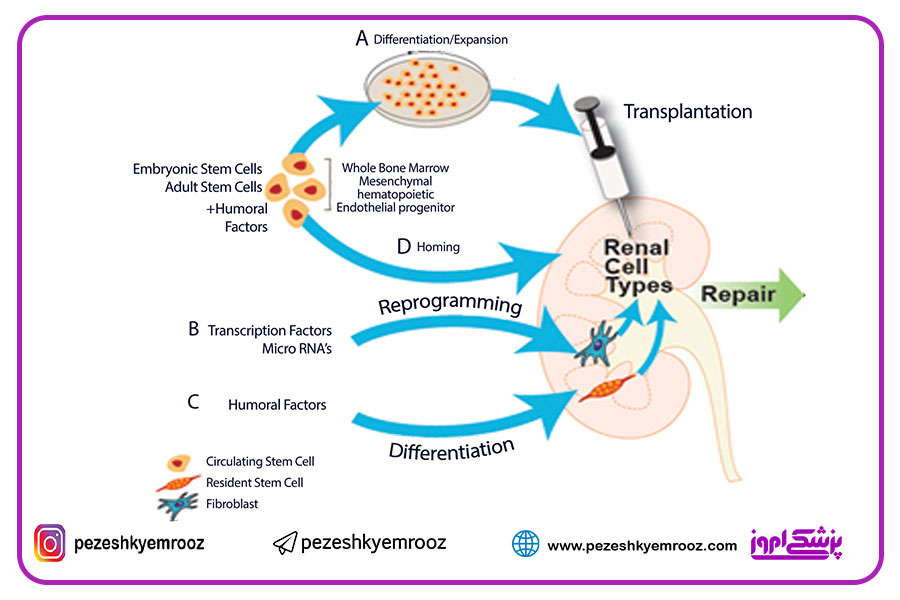
راهبردهای درمانی با استفاده از سلولهای بنیادی برای ترمیم کلیه
(A). سلولهای پیش ساز و بنیادی جنینی و بزرگسالان را میتوان جداسازی نمود و در محیط آزمایشگاه افزایش و یا تمایز داد و سپس جهت پیوند از آنها استفاده کرد.
(B). از انتقال فاکتورهای رشد و یا microRNAها به بافت کلیه میتوان جهت القای بازبرنامه ریزی سلولی از یک نوع سلول بزرگسالان به سلول دیگر استفاده کرد.
(C) از فاکتورهای هومورال (نظیر VEGF) میتوان برای تحریک تمایز و فعال شدن سلولهای بنیادی ساکن کلیه استفاده نمود. بهعلاوه از چنین فاکتورهایی میتوان برای جایگیری مستقیم پیشسازهای در حال گردش به داخل بافت آسیب دیده استفاده نمود (D).
دکتر رضا مقدسعلی
استادیار، دکتری تخصصی زیست شناسی تکوین، پژوهشکده سلولهای بنیادی، پژوهشگاه رویان، تهران
برچسب ها








نظرات
فرزاد دوستی
4 سال و 4 ماه و 14 روز پیش
ارسال پاسخ
احتراما در خصوص سلولهای بنیادی در درمان ساختمان بافت کلیه ها به عرض میرساند در سلولهای بنیادی از تراکم سلولهای یک بافت میتوان یک سلول بنیادی شکل داد تفاوت سلولهای بنیاری و سلولهای عتدی از تعداد تراکم سلول در سلول است نثلا یک سلول بنیادی از یافا همبندی دز یک کلیه نعدل و برابر با یک میلیوت سلول در بافت عادی است لذا بنظر میرسد از تراکم میلیونها سلول از بافت همبند ساختمان کلیه و در گحیطی هیدروژنه قرار دادن آن میتوان بافتی ترمیمی و مقاوم دز برابر هر فرآیندی بدست آورد انید است این کنظریه گفید و مثمر ثمر اقع شود . با تقدیم احتران فرزاد دوستی از ایلام
ساجد سلامی
3 سال و 6 ماه و 11 روز پیش
ارسال پاسخ
از سال ۹۲ که تحقیقاتی درباره سلول درمانی و مهندسی بافت کلیه انجام شده تا کنون یک ذره پیشرفت در این زمینه نداشتیم!!!!!معلوم هست چتون شده؟!!!تا الان بایستی بازسازی وترمیم کلیه رو به آخر میرسوندید!!میدونم دستهایی در کاره که پژوهشگران رو ناامید کنه. مگر 28 هزار بیمار دیالیزی درایران تعدادکمیه!!!خون تک تک این افراد گردن کم کاریهای شماست