شماره ۱۱۷۲
خودآزمایی: تشخیص شماچیست ؟
پزشکی امروز
خانم باردار ۲۷سالهای (هفته۳۶ بارداری) دچار ناخوشی با تب، ضایعات Purpuric در اندامها و کاهش هوشیاری شد.
آزمایشات اولیه عبارت بودنداز:
Hb: 7.5g/dl
MCV: 110 fl
Reticulocytes: 12%
(WBC: 26400/mm3 (Neutrophils: 86%
Platelets: 14000/mm3
Creatinine: 3mg/dl
• پرسش:
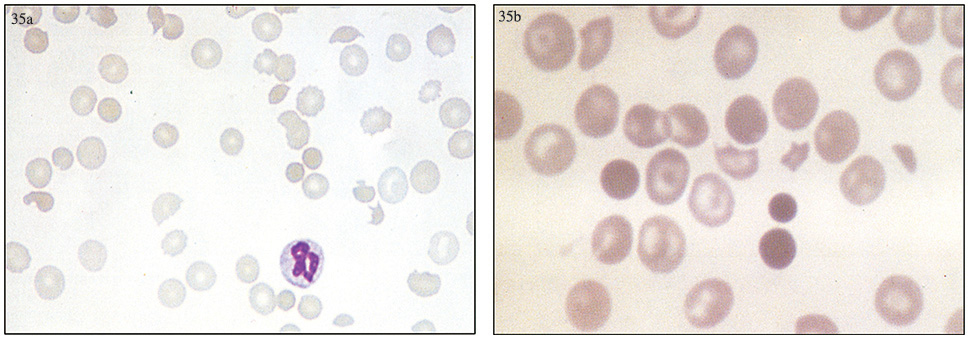
۱ـ نظر شما درمورد لام خونمحیطی چیست (35a) ؟
۲ـ تشخیصهای افتراقی چه میباشد و چه بررسیهای دیگری لازم است؟
۳ـ چهنوع درمانی را پیشنهادمیکنید؟
• پاسخ:
۱ـ خونمحیطی نشاندهنده فراگمانتاسیون گلبولهایسرخ(Schistocyte) پلیکرومیا، ترومبوسیتوپنی و تارگتسل میباشد.
۲ـ توأمبودن تب، Fragmentation Hemolysis، نارساییکلیه تغییرات نورولوژیکو Thrombocytopenia احتمال عارضه Thrombotic Thrombocytopenic Purpura)T.T.P) را بهطور قوی مطرح مینماید که شیوع آن در بارداری بیشتر است. این عارضه باید از Disseminated intravascular coagulopathy)DIC) افتراق دادهشود (که همراه سپتیسمی، آمبولی مایع آمنیوتیک، خونروی قبلاز زایمان، رتانسیون جنین مرده و فرآوردههای حاصلاز آبستنی است) و باید بلافاصله تستهای انعقادی اندازهگیری گردد. دراین بیمار تستهای کبدی طبیعیبود که آنرا از سندرمHELLP
(Hemolytic anemia, Elevated Liver Enzyme, LowPlatelet) افتراقمیدهد. همینطور از Fatty liver of Pregnancy. تصویر35b تارگتسل را در بیمار مبتلا بیماری کبدی توأم با TTP نشانمیدهد.
بیوپسی مخاط دهان ممکناست درمورد وجود Microvascular Thrombosis کمککننده باشد.
ازنظر درمان، تجویز Fresh Frozen Plasma و تعویض پلاسما (Plasma exchange) ضروری است. تجویز و ترانسفوزیون پلاکت دراین بیماران خطرناک بوده و باید پرهیزگردد، زیرا ممکناست ترومبوز را افزایشدهد. تجویز Prostacyclin، درمان با استروئید، داروهای ضدپلاکتی و اسپلنکتومی بیفایده است.
۳ـ بررسیهایObstetric و هماتولوژیک باید بهطور اورژانس انجامگردد. درTTPبهعکس عارضه DIC که اندیکاسیون فوری برای ختم بارداری و بیرونآوردن جنین دارد، در اینجا لزومیندارد و درحقیقت بهتراست تا زمانیکه عارضه رفعنشده و بیمار در وضع مناسب و ثابتی قرارنگرفته است، اقدام به این عمل بهتأخیر افتد.
• بحث:
(Hemolytic-Uremic syndrom(HUS و TTP هردو نشانههای مشابه بایکدیگر دارند که باعث انسداد عروقی عمومی درTTP و کلیوی در HUS میگردد.
پاتوفیزیولوژی: مکانیسم در بیشتر موارد HUS مجزا از PTT میباشد.
درHUS: سم شیگلای بانیدشده سلولهای آندوتلیال کلیه را فعالمیکند و پلاکتها ترومبوز Intrarenal را ایجادمینماید.
در TTP کاهش فعالیت Adamts13 Protease و یا بازدارنده آن موجب مولتیمرهای بزرگ فاکتور VWF درسطح اندوتلیال بهطور مداوم باعث چسبندگی و Aggregation پلاکتها و درنتیجه ترومبوز میگردد.
ازنظر بالینی HUS اغلب در اطفال موجب اسهال خونی بهعلت اثر Enterohemorrhagic باکتری E.coli میگردد. در TTP که معمولاً در بالغان دیدهمیشود ایدیوپاتیک و یا داروها (CyclosporineA, Tacrolimus, Gemcitabine, Quinidine,Clopidogrel, Ticlopidine, Mytomycin-C) عامل آن میباشند.
ازنظر تشخیصی وجود schistocyte (بیشاز ۲تا۳ در High Power field میکروسکوپ)، Coombs منفی، PTT,PT، فیبرینوژن طبیعی، افزایشLDH (بهعلت ایسکمی نسجی و همولیز)، افزایش بیلیروبین غیرمستقیم، Haptoglobin پایین، افزایش کراتینین خون بخصوص در HUS، کاهش Adamts13 در TTP و در بیوپسی انسداد آرترپولها توسط پلاکتها و هیالین قابلذکر است.
• درمان:
Plasma exchange بهصورت اورژانس، بهعلاوه استروئید درصورت شک و تردید، تجویز FFP اگر تعویض پلاسما زمان طولانی بخواهد.
Rituximab: درمواردیکه TTP بهتعویض پلاسما جواب چندانی ندهد، این دارو بهمقدار 375mg/m2 هفتهای یکبار بهمدت ۴هفته لااقل در ۸۰درصداز بیماران مؤثر است.
عود (Relapses) در تعداد کمیاز بیماران، بعداز ۶ماه تا۴سال ممکناست ایجادشود که بهطور مجدد بهایندارو جواب مساعد خواهد داد.
نویسنده چند مورد از آن را داشته که در یکی برای پیشگیریاز عود سالی یکبار Rituximab را تجویزمینمایم.
Ref: Williams 2016
Pocket Med.2016
Selfassesment of Hematology












ثبت نظر