تدبیر درمان در جفتسرراهی به چند عامل بستگی دارد: اولین و مهمترین عامل خونروی است. درصورت خونروی باید زایمان بدونتوجه به بلوغ جنین صورتگیرد. اگر مادر با درجهی شناختهشدهی جفتسرراهی در فاز زایمان باشد، سزارین باید انجام شود. کراسمچ و رزرو خون الزامی است. اگر مادر بدون علامت و جنین نابالغ است، درمان نگهدارنده با یا بدون بستری در بیمارستان صورتمیگیرد. اما اگر جنین رسیده باشد، سزارین الکتیو انجام میشود(جدول۲).

• جداشدن ناگهانی و زودرس جفت: خونروی بهدنبال جداشدگی جفت ممکناست بهطور کامل یا نسبی آشکار شده یا بهصورت کاملا مخفی باشد.
درصورت خونروی مخفی بیمار ممکناست کاملاً بدون علامت باشد. در این عارضه بیمار با خونرویواژینال و دردشکمی در ثلث سوم مراجعه میکند. ممکناست جنین از بین رفته باشد. میزان مرگومیر دراین عارضه بیشتر است. شایعترین علل این عارضه عبارتنداز:
ـ فشارخون حاملگی: پرهاکلامپسی و اکلامپسی
ـ پلیهیدرآمنیوس یا الیگوهیدرآمنیوس
ـ سوءمصرف کوکائین
ـ تروما
ـ دیابت در مادر
تشخیص این عارضه عمدتاً بالینی است، شدت خونروی نسبتبه جفتسرراهی کمتراست (به خونروی مخفی باید توجهکرد). وقوع DIC اغلب شرایط را بدتر میکند. درصورت مرگ جنین زایمان واژینال بعداز تصحیح اختلالات انعقادی باید انجام شود.
در جداشدگی جفت زایمان واژینال ارجح است، اما اگر خونروی شدید باشد سزارین انجام میشود. اگر مادر علامتدار بوده و ثابت شود که جنین زندهاست و دیسترس دارد، سزارین بسیار کمککننده و با نتایج خوبی همراه خواهد بود. اما اگر جنین مرده باشد، پارگی مصنوعی مامبرانها و زایمان واژینال اندیکـاسیـون پیـدا میکنـد. درصورت خونـروی شدید بدونتوجه بهوضعیت جنین سزارین ارجح است.
• خونروی پس از زایمان (PPH): این عارضه که یکیاز مهمترین علل ناخوشی و مرگومیر در دوران بارداری است، اغلب منجر بهدفع بیشاز 2/5 لیتر خون میشود یا این که احتمال تزریق بیشاز 5 واحد خون پساز زایمان وجود دارد. بیماران برای تصحیح اختلالات انعقادی نیازمند مداخلهی سریع درمانی میباشند.
WHO این عارضه را بهصورت خونروی از دستگاه ژنیتال بهمیزان بیشاز 500 میلیگرم بعداز زایمان نوزاد تعریف میکند. اغلب مادران تا پیش از دفع 1000میلیگرم خون، علامتی از کاهش حجم را نشان نمیدهند. این خونروی بسته به اینکه در 24ساعت اولیه پساز زایمان یا پساز گذشت 24ساعت باشد بهترتیب اولیه یا ثانویه نامیده میشود. شایعترین علت در70% موارد آتونیرحم است. بعیداست که این خونروی با تزریق متعدد فرآوردههایخونی کنترل شود، اما بهعنوان جزئی از عملیات احیاء ممکناست زندگی مادر را نجات داده و حتی باعث حفظ رحم در خونروی شدید شود .
عوامل خطرساز خونروی پساز زایمان درجدول3 خلاصه شدهاند. نتایج بررسیها نشاندادهاند که کنترل مرحلهی سوم زایمان یعنی کلامپ بندناف و استفادهی بهموقع از داروهای منقبضکنندهی رحم (سنتوسینون، ارگومترین و سنتومترین) براساس دستورالعملهای محلی در کنترل خونروی پساز زایمان بسیار ارزشمند است. ارزیابی مناسب خطر در دورهی پیشاز زایمان درمورد هریک از بیماران گـام اساسی پیشگیــری از این عارضه میباشد.

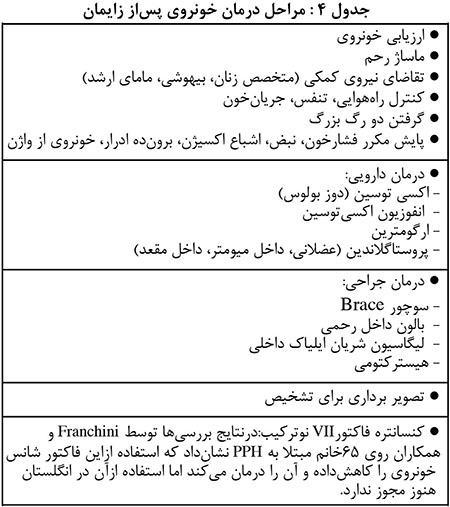
درصورت پیشبینی مناسب احتمال PPH و برداشتن قدمهای مناسب در کنترل و درمان، احتمال مرگومیر کاهشخواهد یافت. ذخیرهی خون حین عملجراحی و بازیافت مجدد آن را باید مدنظر داشت. عوامل دارویی نظیر اکسیتوسین، ارگومترین و پروستاگلاندین زیر بنای درمان است. درصورت عدمکنترل ممکناست مداخلهی جراحی (ترمیم آسیب وارده به سرویکس یا رحم، سوچور Brace ، استفاده از بالون داخل رحمی) لازم باشد. مراحل درمان درجدول۴ خلاصه شدهاست:
ملاحظاتعمومی در تزریقخون:
درتمامی خانمهای باردار حداکثر تا هفتهی28 بارداری باید گروهخونی و وضعیت آنتیبادی علیه آنتیژنهای اصلی مشخص شود. درصورتیکه مجدداً هرگونه نیازی به تزریقخون احساس گردید یک نمونهی خون برای تعیین گروهخونی و رزرو باید به آزمایشگاه بانکخون ارسال گردد. از آنجائی که آلوایمونیزاسیون گلبولهایقرمز با احتمال زیاد در ثلث آخر بارداری اتفاق میافتد، نمونهی ارسالشده برای کراسمچ نباید بیشاز 7روز عمر داشته باشد.
در خانمهای بارداری که ازنظر CMV سرونگاتیو هستند باید از فرآوردههای CMV منفی استفاده کرد. اما درصورت نیاز به تزریق اورژانسی نباید ترانسفوزیون را تا رسیدن فرآوردههای منفی ازنظر CMV به تأخیر انداخت. در بعضی از مراکز برای زنان باردار با جفت سرراهی 2واحد گلبولقرمز متراکم کراسمچ شده ذخیره میشود. این واحدها باید هرهفته با واحدهای جدید جانشین گردند.
استراتژیهای کاهش استفاده از خون آلوژن:
• استفاده از خـون اتـولوگ: در حاملگی استفاده از خون اتولوگ توصیه نمیشود. خون را نهایتاً تا 5هفته میتوان نگهداشت. هرچند معمولاً میزان Hb درطول این مدت تا قبلاز زایمان بهحدطبیعی میرسد و شاید واحدهای جمعآوریشده برای تزریق در خونروی شدید کفایت کند، اما بهدلیل خطر عدمکفایت جفت در خونرسانی به جنین این روش مطلوب بهنظر نمیرسد.
از آن طرف خطر احتمالی تزریق نادرست و آلودگی باکتریال نیز به قوت خود باقیست.
• ذخیرهی خون حین عملجراحی: این روش در زایمانهایی توصیه میگردد که احتمال خونروی بیشاز 1500میلیگرم پیشبینی میشود. خونی که حین جراحی از بدن خارج میشود، توسط یک دستگاه مکنده حاوی مواد ضدانعقاد بازیافت شده و داخل یک مخزن جمعآوری میگردد. سپس خون این مخزن سانتریفوژ شده، شسته میشود و به داخل یک کیسه پمپ میشود. این خون قابلیت بازگرداندن به بیمار را دارد. البته استفاده از این روش نیز با محدودیتهایی همراه است.
احتمال آمیختهشدن خون با مایع آمنیوتیک، آمبولی مایع آمنیوتیک، باقیماندن سلولهای جنین و مخصوصاً تشکیل anti-D علل این محدودیتها است. شاخصهایی وجود دارد که آلودگی به مایع آمنیوتیک در گردشخون مادر را نشان میدهد. فیلترهای مدرن کاهندهی لکوسیت درحذف این بقایا کمککنندهاند. تست kleihauer نیز یک ساعت بعداز انجام این جریان، احتمال تشکیل anti-D را مشخص میکند. دراینصورت برای مهار ایمونیزاسیون تزریق آمپول روگام در خانمهای Rh منفی به میزان کافی ضرورت مییابد.
چگونه میتوان خونروی شدید را کنترل کرد؟
حجم طبیعی خون دریک فرد بالغ تقریبا 7% وزن بهینهاش میباشد. خونروی شدید بهصورت از دسترفتن یک حجمخون در یک دورهی 24ساعته تعریف میشود. بهعبارتیاز دسترفتن 50% حجم خون در عرض 3 ساعت یا به میزان 150میلیگرم در دقیقه را خونروی شدید میگویند. تزریق خون به مادر اغلب در 2مرحله لازم میشود : بعداز زایمان و درطول حاملگی یا حین زایمان(جدول۵).

فرآوردههای خونی مورد استفاده در خونرویهای مامایی:
• گلبول قرمز: زمانیکه سابقهی وجود آنتیبادیهای غیرمنتظره وجود نداشته باشد و در غربالگری نیز چیزی پیدا نشود، خون با گروهخونی مناسب ظرف 10دقیقه با احتساب زمان حمل و نقل فراهم و آمادهی تزریق میشود. درصورت وجود آنتیبادیهای مذکور حتی گاهی لازماست چندین واحد خون کراسمچ شوند تا واحد سازگار پیدا شود. در بررسیهای مختلف روی جمعیت افرادی که تزریق خون داشتهاند دیده شده که میزان آلو آنتیبادیها در خانمها 3تا 4 برابر بیشتر از آقایان و کودکان است. درشرایط فوقالعاده و زمانیکه گروه خون ناشناخته است، گلبولقرمز با گروه خونیO و Rh منفی باید تجویز شود.
از آنجا که آنتیبادی علیه آنتیژنهایC وK1 بیماری همولیتیک جنینی و نوزادی بهشدت بیماری همولیتیک ناشیاز ناسازگاریRh)D) ایجاد میکند، تزریق فرآوردههای منفی از نظر این آنتیژنها به خانمهای باردار خطر این عارضه را کاهش میدهد. اغلب دستورالعملهای ملی بر استفاده از خون اهداکنندگانK منفی برای خانمهای با سن کمتر یا مساوی 45سال تأکید میکنند.
هیچگونه معیار دقیقی برای شروع تزریق گلبولقرمز وجود ندارد. تصمیم برای انجام تزریق خون باید بر مبنای شرایط بالینی و هماتولوزی بیمار باشد. درمورد بیماران با وضعیت پایدار تزریقخون با هموگلوبین کمتر از 10g/dl اندیکاسیون پیدا میکند و اغلب موارد تزریق خون در Hb کمتر از 6g/dl صورت میگیرد. در منابع دیگر ذکرشده که هرچند آستانهی تزریـقخـون غلـظت Hb بیـــنg/dlا7تا 8 است، اما در اغلب موارد غلظت هموگلوبین 5g/dl و بیشتر هم دریک بیمار ایزوولمیک بهخوبی تحمل میشود. لیکن درنهایت تزریق خون بیشتر معطوف به کمخونی علامتـدار است و تنـها برمبنای غلظت هموگلوبیــن بــهتنــــهایی نمیتوان تصمیمگیری کرد.
• FFP و کرایوپرسی پیتیت: درشک به اختلالات انعقادی، انجام شمارش کامل سلولهایخونی و تستهای انعقادی ضروری است و تنها با شک بالینی نباید بهتزریقFFP، پلاکت یا کرایوپرسی پیتیت اقدام کرد. تزریق FFP را قبلاز ازدسترفتن یک حجمخون باید در نظر گرفت . دریک خانم باردار مبتلا به DIC، تزریق مخلوطی از FFP، کرایو و پلاکت مطرح میشود. بهتر است که این دو فرآورده با گروهخونی بیمار سازگار باشند، اما اگر در دسترس نبود بهعلت تیتر پایین anti-A یا anti-B در این فرآوردهها ، از فرآوردههای ناسازگار نیز استفاده میشود. شواهد کافی در مورد استفاده از FFP در خونروی شدید در غیاب DIC وجود ندارد، بهتر است مصرف آن تا انجام تستهای انعقادی به تعویق بیفتد.
ترقیق فاکتورهای انعقادی علت اولیهی اختلالات انعقادی بهدنبال جانشینی حجم با محلولهای کریستالوئید، کلوئید یا گلبول قرمز است. در DIC تمامی فاکتورهای انعقادی بهخصوص فیبرینوژن، فاکتورV، فاکتورVIII و فاکتورXIII کاهش مییابند. خانمهایی که بهمدتطولانی درشرایط هیپوکسی، هیپوولمی یا هیپوترمی بودهاند (مثلا ناشیاز احیای نامناسب و ناکافی) درمعرض این اختلال میباشند. همچنین آمبولی مایع آمنیوتیک، جداشدن ناگهانی جفت و پرهاکلامپسی علل مامایی منجر به DIC هستند. اطلاعات زیادی درمورد نقطهی بحرانی شروع عملکرد فاکتورهای انعقادی در دسترس نمیباشد، اما عمدتاً FFP بهمیزان ml/kgا12تا15 تجویز میشود تا نسبت aPTT به PT را با نسبت کمتر از1به5 نگهدارد . از آنجاکه گرمکردن و ارسال FFP چیزی حدود نیمساعت زمان میبرد، درطی اینمدت احیا با مایعات افزایشدهندهی حجم ادامه مییابد.
• پلاکت: در یک بیمار دچار خونرویحاد نباید اجازه دهیم تا شمارش پلاکت از 109×۵۰ در لیترکمتر شود . چنانچه آستانهی تزریق پلاکت را 109×۷۵ درلیتر درنظر بگیریم حاشیهی امنی ایجاد نمودهایم. از آنجاکه فرآوردههای پلاکتی حاوی تعدادیRBC هستند و احتمال ایمونیزاسیون وجود دارد، باید فرآوردههای سازگار ازنظر ABO و Rh را انتخاب نماییم. همچنین بهتراست از ستی که قبلاً برای تزریق گلبولقرمز بهکاررفته استفاده نکنیم. درصورت تزریق پلاکتهای مثبت ازنظر آنتیژنD به خانم Rh منفی باید پروفیلاکسی با 375واحد ایمنوگلبولین Rh بهصورت داخلوریدی انجام شود.
منابع دردفتر نشریه میباشد.

ثبت نظر