بهرغم گذشت چند دهه از انجام ماموگرافیتشخیصی جهت تشخیص زودهنگام سرطانسینه، هنوز هیچ اتفاق نظری(Consensus) درمورد راهبردهای بهینه، جمعیتهای هدف یا میزان مزایا و معایب آن وجود ندارد. نیروی کار خدمات پیشگیرانهی آمریکا درسال2009 (USPSTF) برای سنین بین۵۰تا۷۴سال ماموگرافی فیلمی (Film mamography) ۲سالانه را پیشنهاد و به تصمیمگیری مشترک درمورد انجام آزمایش روی زنان در دههی۴۰ زندگی توصیه کرد. از هنگامیکه این توصیهها برنامهریزی شدند، دادههای جدیدی درمورد مزایای آزمایش ظاهرشده است. ماموگرافی دیجیتال الزاماً جانشین فیلم ساده شده و برنامههای سیستماتیک مؤثری برای درمان سرطانسینه بهشکل استاندارد درآمده است. ضمناً توجه فزایندهای به اولویتها و رویکردهای مدنظر بیمار و غربالگری اختصاصی برای هرفرد معطوفشده است. این عوامل هرکدام میتواند روی نتایج برنامههای آزمایش سرطانپستان تأثیرگذاشته یا سیاستهای تصمیمگیری درمورد راهبردهای غربالگری جمعیت را تغییردهد.
مدلسازی میتواند سیاست تصمیمگیری آزمایشهای غربالگری را نشاندهد، زیرا از بهترین شواهد در دسترس استفادهکرده تا طیف گستردهای از راهبردها را همزمان با ثابت نگاهداشتن شرایط انتخابی (مانند تأثیر درمانها) ارزیابیکرده و مقایسهی راهبردها را تسهیل نماید. مدلسازی همچنین خلاصهای کمّی از نتایج گروههای مختلف ارائه میکند و نحوهی تأثیرگذاری اولویتها بر نتایج را ارزیابی مینماید. اشتراک چند مدل طیفی از اثرهای قابلانجام را ارائهمیدهد و اثرهای تفاوتها را در فرضیات مدلسازی بر نتایج نیز نشانمیدهد.
دراین بررسی از ۶ مدل شبیهسازی کاملاً طراحیشده استفادهگردیده تا دادههای فعلی را درهم آمیخته و نتایج آزمایش ماموگرافی دیجیتال را با شروع در سنین مختلف و فواصل انجام آنها درمیان زنان دارای خطر متوسط بررسینماییم.
همچنین شیوهی تأثیرگذاری تراکم سینه، میزان اثرگذاری خطر بر نتایج بررسی و همینطور به چگونگی تأثیرگذاری اولویتها برای وضعیت سلامت مرتبط با آزمایش و پیامدهای حاصل از آن بر جمعبندیهای تحتتأثیر پرداختیم.
مزایای آزمایشها (درمقایسه با عدم انجام آزمایش یا افزوده بر دیگر راهبردها) شامل درصد کاهش مرگومیر در سرطانسینه، جلوگیریاز مرگ ناشیاز سرطانسینه، سالهای زندگی و کیفیت متناسب با سالهای زندگی که دراثر جلوگیری از مرگ ناشیاز سرطانسینه یا به تعویق انداختن آن حاصل میشود، میباشد. دراین بررسی مزایا (و ضررها) از سن ۴۰ تا ۱۰۰ سالگی جمعآوری گردید تا اثر آزمایشها بر مدت زندگی حاصل شود.
ما اولویتها یا فواید را برای درنظرگرفتن حالت بیماری دراثر آزمایشها و درمان بررسیکردیم. بیتأثیری سن و سلامت عمومی جمعیت وابسته به جنس در اولین قدم برای تعدیل کیفی سالهای زندگی بهکار گرفته شد. این موارد مجدداً برای دیگر موارد کاهش در سالهای زندگی مرتبط با انجام آزمایشها تعدیلگردید ( ۰/۰۰۶ـ برای یکهفته یا 1ـ ساعت)، تا یک آزمایش مثبت ارزیابیشود (۰/۱۰۵ ـ برای ۵ هفته یا ۳/۷ ـ روز) درمان اولیه بسته به مرحلهی بیماری انجامشود (۲سال اول بعداز تشخیص) و بیماری دور نگاهداشته شود (برای آخرین سال زندگی برای تمامی زنانیکه دراثر سرطانسینه ازدنیا میروند).
استفاده از سرویسها روی تعداد ماموگرامهای مورد نیاز برای راهبرد آزمایش متمرکز بود و ضررها شامل ماموگرامهای مثبت غیرواقعی، نمونهبرداریهای خوشخیم و تشخیص بیشاز اندازهی بیماری میشد. نسبت ماموگرامهای مثبت غیرواقعی با مقدار نتیجهی ماموگرامهای غیرطبیعی یا نیازمند کار بیشتر در زنان غیرمبتلا به سرطان، تقسیم بر تعداد کل ماموگرامهای انجامشده محاسبه شد. نمونهبرداریهای خوشخیم بهعنوان نمونهبرداری میان زنانیکه نتایج مثبت غیرواقعی داشتهاند تعریف میشد و فرض نیز برآن بود که ۱۰۰درصد با توصیههای نمونهبرداری هماهنگ بودهاست. تشخیص بیشاز اندازه برای تمام مواردی تعریفشد که ازنظر بالینی و بدون انجام آزمایش بهدلیل فقدان قابلیت پیشروی یا مرگ بهدلایل مشابه غیراز مرگومیر سرطانسینه تشخیص داده نشده بود. اثر تشخیص بیشاز اندازه رویQALYs توسط بیفایدگی درمان برای سرطان و مرگ دراثر بیماریهای دیگر بوده است.
مزایا در جمعیت دارای خطر متوسط:
آزمایش سالانه درمقایسه با آزمایش ۲سالانه، فقط اندکی بیشتر کاهش مرگومیر را نشانمیداد. بههرحال راهبردهای ۲سالانه، کاهش مرگومیر ناشیاز سرطانسینه را بین ۷۹/۸ تا ۸۱/۳ نشانداد و آزمایشهای سالانه طیف ۶/۳ تا ۹۸/۹درصد کاهش را بههمراه داشت.
همچنین آزمایشهای ۲سالانه، بیشتر مزایای تستهای سالانه را برای سالهای زندگی و QALYs بههمراه داشت و تعدیل کیفیت تغییری در طبقهبندی راهبردها را نداشت. دربین تمامی راهبردها بزرگترین کاهش در تعدیل کیفیت برای سالهای زندگی مربوط به کاهش در سلامت عمومی با افزایش سن زنان بود و کاهش های کمتر با بیفایدگی انجام ارزیابیهای تشخیصی در آزمایشهای غیرطبیعی و داشتن سرطان بود. بیفایدگی همراه با خود آزمایش کمترین تأثیر را روی QALYs داشت.
مزایای افزایشی شروع تصویربرداری در سن ۴۰ سالگی در ارتباط با جلوگیریاز مرگهای ناشیاز سرطانسینه دراثر آزمایشهای سالانه یا ۲سالانه، اندکی بیشتر از شروع آزمایشها در سن۵۰سالگی بود [متوسط۳/۱ (طیف ۱/۱تا۷/۱) و ۰/۱ (۸/۰تا۷/۱) بهترتیب درهر۱۰۰۰زن مورد آزمایش]. شروع آزمایشها در سن ۴۵سالگی مزیتهایی فیمابین شروع سن۴۰و۵۰سالگی داشت هرچند که منافع افزایشی حاصل از آن درهنگام شروع در ۴۵سالگی (درمقایسه با۵۰سالگی) با شروع در سن۴۰سالگی (درمقایسه با ۴۵سالگی) اندکی بیشتر بود (برای مثال ۱۰/۶دربرابر ۸/۰ و ۱۵/۴ دربرابر ۷/۹ QALYs بهترتیب برای راهبردهای سالانه و ۲سالانه).
ضررها در جمعیت با خطر متوسط:
تمامی مدلها در طرحهای سالانه درمقایسه با طرحهای ۲سالانه و با شروع زودتر از سن ۵۰سالگی درمقایسه با شروع درسن ۵۰سالگی، آسیبهای بیشتری را برآوردکردند (نتایج مثبت غیرواقعی، نمونهبرداریهای خوشخیم و تشخیص بیشازاندازه). برایمثال اگر آزمایشهای دوسالانه بهجای ۵۰سالگی در ۴۰سالگی آغاز میشد، برای هر۱۰۰۰زن مورد آزمایش، بهطورمتوسط یک مورد جلوگیریاز مرگ بیشتر میشد، اما ۵۷۶ مورد نتیجه مثبت غیرواقعی، ۶۷مورد نمونهبرداری خوشخیم و 2مورد تشخیص بیشاز اندازه وجود دارد. شروع آزمایشها درسن ۴۰سالگی درمقایسه با شروع آزمایشهای در سن ۴۵سالگی یک مورد یا کمتر جلوگیریاز مرگ داشته که بستگی به فواصل دارد اما ضررهای آن بیشتر بوده است.
مزایا و ضررها، ازنظر میزان خطرات:
موازنه بین ضررها و مزایا بسته به گروه خطر تفاوت داشت و درهر ۱۰۰۰زن مورد آزمایش، زنان پرخطر با تعداد مثبت غیرواقعی کمتری روبهرو بودند و درمقایسه با گروه کم خطر فواید بیشتری از آزمایشها دریافتکردند. آزمایش زنان پرخطر درمقایسه با زنان خطر متوسط همچنین نسبت پایینتری از تشخیص بیشازاندازه را درهرمورد جلوگیری ازمرگ ناشیاز سرطانسینه بههمراه داشت. بههرحال آزمایش سالانهی سنین ۵۰تا۷۴سال درمقایسه با دیگر راهبردها فواید مساوی یا کمتر و آسیبهای بیشتری درتمام گروههای خطر بهدنبال داشت.
برای زنانی با افزایش خطر ۲تا ۴برابری، آزمایش سالانه که در سن ۴۰یا ۴۵سال شروع شود همان نسبت ضررها، مزایا (براساس تعداد نتایج مثبت غیرواقعی) را درمقایسه با آزمایش ۲سالانهی زنان دارای خطر متوسط از سن۵۰تا۷۴سال داشت. اگر نسبت ضررها به مزایا از ۱۸۵/۵ (طیف ۵/۱۶۹تا268) نتیجهی مثبت غیرواقعی برهر جلوگیریاز مرگ در زنان با خطر متوسط قابلقبول درنظر گرفته شود که بهشکل دوسالانه و از سن ۵۰تا۷۴ سالگی موردآزمایش قرارگرفتند، برای زنان دارای خطر ۲تا ۴برابر، آزمایش سالانه در شروع سن ۴۰یا۴۵سالگی نسبت مشابه یا بیشتری از ضررها، مزایا خواهد داشت. برای مثال زنان دارای افزایش ۲برابری خطر که بهشکل سالانه، درسن ۴۰سالگی مورد آزمایش قرارگرفتند نسبت مطلوب با آن اندکی بهبودیافته بود و به ۱۸۲/۵ (طیف ۱۷۷/۴ تا ۲۳۱/۹) نتیجهی مثبت غیرواقعی دربرابر هرمورد جلوگیریاز مرگ رسید.
برای زنانیکه ۱/۳برابر با افزایشخطر مواجه بودند، آزمایشهای ۲سالانه با شروع از سن ۴۰سالگی همان نسبت مشابه ضررها، مزایا را با آزمایش دوسالانهی زنان دارای خطر متوسط و شروع آزمایش از ۵۰ تا۷۴سالگی داشت.
مـزایــا و ضررهـا، براسـاس تراکـم سینه:
تراکم سینه (کم تراکم درمقایسه با پرتراکم) مزایا را کاملاً تغییرداد، اما آزمایش سالانه ازسن ۵۰تا۷۴سالگی همچنان دربین گروههای مختلف تراکم سینه بیتأثیر بود. سرطانهای تشخیص دادهشده در زنان گروه کمتراکم نسبت بالاتری داشت که علت آن حساسیت بیشتر به ماموگرافی دیجیتال است و بنابراین مرگومیر ناشیاز سرطانسینه در آنان پایینتر از گروه پرتراکم است. بههرحال زنان دارای سینهی متراکم، تعداد بالاتری از موارد تشخیص سرطان داشتند زیرا خطر ابتلای آنان به سرطان بالاتر است و درنتیجه سالهای زندگی بیشتری از این زنان درمقایسه با گروه کمتراکم نجات پیداکرده است.
مزایا و ضررها ازنظر همبودی (Comprbidity) بیماریها:
برای زنانیکه هیچ بیماری همزمانی ندارند، آزمایش ۲سالانه میتواند تا سن ۷۸یا۸۰سالگی ادامه پیداکند و همان نسبت مشابه ضررها بر مزایا را با مرگومیر میانگین غیراز سرطانسینه در زنانیخواهند داشت که بهصورت ۲سالانه، از ۵۰تا۷۴سالگی موردآزمایش قرارگرفتهاند. بههرحال برای زنانی با همبودی متوسط تا شدید، این نسبت با حدود ۶۶تا۶۸سالهها قابلمقایسه است.
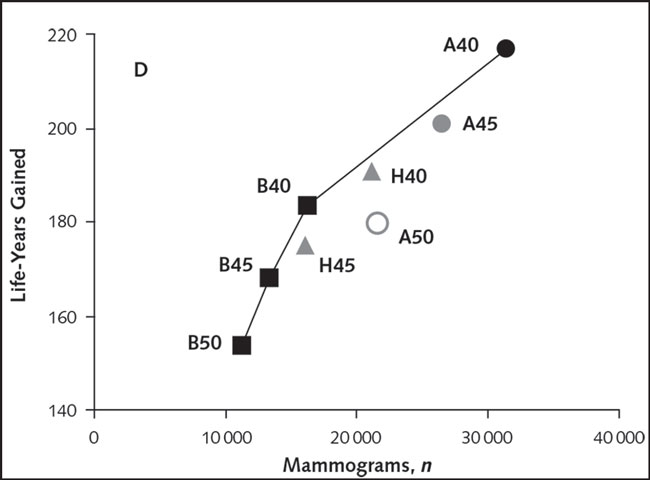
میانگین سالهای زندگی بر ماموگرامهای اضافی انجامشده درهر۱۰۰۰زن برای هر راهبرد آزمایش (درمقایسه با فقدان آزمایش). راهبردهای ۲سالانه با یک مربع نشانداده شده، راهبردهای ترکیبی ( سالانه در دههی۴۰ با ادامه بهصورت ۲سالانه از ۵۰تا ۷۴سالگی) با یک مثلث و راهبردهای سالانه با دایره نشانداده شدهاست. راهبردهای مؤثر رسم شدهاست (آنهایی که افزایش ماموگرافی منجر به نجات سالهای زندگی زیادی درمقایسه با راهبرد کمتر مؤثر بعدی بوده است) راهبردهای روی این خط کارآمد درنظر گرفته شدهاست زیرا مزایای بالایی (سالهای زندگی نجاتیافته) نسبت به ضررها یا استفاده از ماموگرام داشته است. راهبردهایی که از ماموگرامهای بیشتر استفاده کرده اما همچنان مزایای کمتری داشتهاند (بهعبارتدیگر ضعیفتر بودهاند). بهاینمعنی که سالهای زندگی نجاتیافته با افزایش در ماموگرافی ارتباط کوچکی با راهبردهای قبلی دارد.
USPSTF:US.Preventive Services Task Force ✳
AHRO:Agency for Healthcare Research and Quality✳
QALYSs: Quality Adjustment for Life Years✳

ثبت نظر