99-187
راهکارهای طراحی اتاقهای کنترل آلودگی بیولوژیک
منبع :شمارۀ 1237 نشریه پزشکی امروز
هدف این تحقیق جستجوی راهکارهای تازه برای ارتقای همزمان ایمنی بیماران و کادر درمانی در حین ارائۀ درمان با تمرکز بر مطالعۀ راههای تأثیر احتمالی محیط بر تسهیل یا دشوارساختن ایمنی تعویض تجهیزات حفاظت شخصی در اتاقهای کنترل آلودگی بیولوژیک بود
این مقاله خلاصهای از پژوهشیاست که توسط پژوهشکده طراحی SimTigrate (SIMTIGRATE DESIGN LAB-GEORGIA INSTITUTE OF TECHNOLOGY) در فرآیند تحقیقی4 ساله روی طراحی اتاقهای کنترل آلودگی بیولوژیک (BCU) به انجام رسیدهاست. این نوشته راهبردهای طراحی یک اتاق(BCU) با ایمنی بهداشتی بالاتر و کارآیی بیشتر را به تصویر کشیده و در پی آنست که دانش لازم را در اختیار طراحان ( معماران و طراحان داخلی)، مدیران سازمانها و پژوهشگران حیطه طراحی قرار دهد.لازم است این راهبردها در اتاقهای موجود و نیز در طراحی آینده اتاقهای (BCU) به کار گرفته شوند.

شکل 1. ملاحظات مربوط به طراحی کلی برای BCU
▪ مقدمه :
پژوهشکده طراحی SimTigaret دانشگاه جورجیاتک در یک پروژۀ تحقیقاتی چند ساله بر روی طراحی اتاقهای (BCU) با رویکرد محافظت از کادر درمانی و بهبود شرایطی که بیمار تجربه میکند، کار نموده است. همزمان با شیوع بیماری ابولا در سال 2014 و در پی رشد آگاهی از چالشهای پیش روی مراقبت از افراد دچار بیماریهای عفونیِ بهشدت واگیردار ، دانشگاه جورجیاتک به همراه دانشگاه اموری و جورجیا استیت یک پژوهش میان رشتهای را انجام دادند. تامین مالی این پژوهش توسط مرکز کنترل و پیشگیری بیماری آمریکا (CDC) صورت گرفت. هدف این تحقیق جستجوی راهکارهای تازه برای ارتقای همزمان ایمنی بیماران و کادر درمانی در حین ارائۀ درمان با تمرکز بر مطالعۀ راههای تأثیر احتمالی محیط بر تسهیل یا دشوارساختن ایمنی تعویض تجهیزات حفاظت شخصی(Personal protective equipment:PPE) درBCU بود.
▪ نکات کلی طراحی اتاقهای کنترل بیولوژیک :
بیماری ویروسی ابولا (EVD) از طریق انتقال انسان به انسان بهصورت تماس مستقیم با فرد مبتلا یا ترشحات بدنی او و همچنین به صورت غیرمستقیم توسط تماس با سطوح و مواد آلوده (مانند تجهیزات پزشکی) گسترش مییابد. بیرون آوردن پوششهای حفاظت شخصی PPE بهعنوان یک عمل پرخطر شناخته میشود، چرا که اعضای گروه درمان باید این پوشش را که در معرض آلودگیهای احتمالی بودهاست بدون تماس با پوستشان از تن درآورند. این کار به ویژه پس از ساعتهای مراقبت مستقیم از بیمار میتواند وظیفه دشواری باشد چرا که خستگی احتمالی کارکنان درمانی ممکن است سبب اشتباه کردن یا انجام رفتارهای پرخطر و دریافت احتمالی عاملهای بیماریزای مرگبار باشد.(Casanova, Alfano-Sobsey et al. 2008, Tomas, Kundrapu et al. 2015, Casanova, Teal et al. 2016)
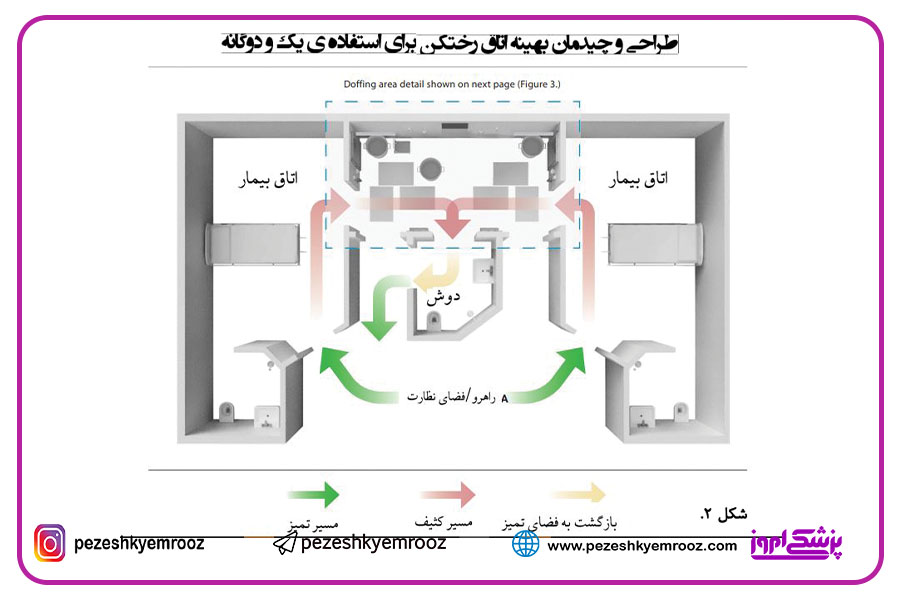
شکل 2. چیدمان کلی BCU با نمایش اتاقهای درمان،محوطه رختکن،دوش و محوطه نظارت. این چیدمان یک مسیر حرکتی یک طرفه برای تجهیزات و افراد از فضای تمیز به آلوده ایجاد میکند.
الزامات طراحی کلی مشخص میکند که BCU باید از طریق یک فضای دسترسی دارای دو درب با محدودهای ایمن در میانشان از فضاهای مراقبت از بیماران عادی جدا شود. همچنین میبایست دارای یک سیستم مستقل کنترل هوا و جریان هوای منفی، سطوح بدون درز و قابل تمیزکردن و یک اتوکلاو دارای دو درب واسط میان دو فضا باشد (اسمیت ، اندرسون و همکاران 2006).
در پاسخ به شیوع بیماری ابولا در سال 2014 ، مجموعه مراکز کنترل و پیشگیری از بیماری، راهبردهای خود را در مورد تجهیزات حفاظت شخصی ( از جمله روند پوشیدن و خارج کردن PPE) بهروز نمود که در آن بر اهمیت طراحی BCU تأکید شدهاست. به منظور کاهش خطر آلوده کردن خود و دیگران توسط پرسنل مراقبتهای بهداشتی، تمرکز در این بهروز رسانی بر لزوم ایجاد یک فضای مجزا و اختصاصی برای از تن خارج کردن تجهیزات حفاظت شخصی قرار داشت (Centers for Disease Control and Prevention 2014).
دستورالعملهای مراکز کنترل و پیشگیری از بیماری CDC نشان میدهد که فضای تعویض لباس باید از قلمرو مراقبت مستقیم بیمار (اتاق بیمار) جدا شود و ترکیببندی فضا، باید جدایی کاملی میان مناطق تمیز و آلوده ایجاد نماید. مسیر یک طرفه عبور کارکنان و تجهیزات از محیط تمیز به آلوده باید به وضوح با نشانههای قابل مشاهده (برای نمونه ، مشخص کردن رنگ در کف) مشخص شود. محل تعویض لباس باید به میزان کافی دارای فضا باشد تا بتواند آزادی حرکت گروه درمانی را به هنگام خارج نمودن پوشش تامین نماید و تمامی تجهیزات لازم را در خود جای دهد. علاوه بر این ، تمامی مراحل به تن نمودن تجهیزات حفاظت شخصی و بهویژه ، خارج نمودن پوششها باید توسط یک ناظر آموزش دیده (TO) (Centers for Disease Control and Prevention 2014) به طور واضح کنترل شود.
▪ الزامات ویژه طراحی محل تعویض پوشش:
تیم پژوهشگاه طراحی SimTigrate در جریان چندین پروژه دریافتند که چگونه طراحی BCU و بهویژه فضاسازی محل تعویض PPE میتواند خطر آلودگی کادر درمان را کاهش دهد. ما چند الزام طراحی کلیدی در رابطه با فضاهای تعویض پوشش مشخص را مشخص نمودیم که موجب عملکرد ایمنتر اعضای کادر درمان میشود.
1.تسهیل ارتباط میان گروه درمان و ناظر آموزشدیده
2.تبیین مراحل تعویض تجهیزات حفاظت شخصی PPE
3.فراهم کردن شرایط تعادل بدنی برای فرد هنگام تعویض تجهیزات حفاظت شخصی PPE
4.سوق دادن/خودکار کردن ایمن ترین گزینهها
5.ارتقای اشراف بر موقعیت
به دنبال استفاده از برخی از این راهبردها در یک طراحی مجدد برای فضای بر تعویض لباس، دریافتیم که بار جسمی و فکری افراد گروه درمان و همچنین بروز رفتارهای مخاطره آمیز، به میزان قابل توجهی کاهش یافت (Wong, Matić et al. 2019).
مطالعات ما نشان دادهاند که طرحها و ترکیببندیهایی که بر اساس اصول ارگونومیک و دستورالعملهای تجربی (به دست آمده از تجربیات علمی) بهینه شدهاند، میتوانند تاثیر قابل مشاهدهای بر احتمال آلوده شدن گروه درمان در حین خارج کردن PPE داشته باشند (Wong، Matić et al. 2019).
ما براساس ارزیابی و آزمایش بسیاری از طرح های BCU طرح بهینهسازی شده زیر را برای یک واحد BCU پیشنهاد مینماییم. این پیشنهاد شامل دو اتاق بیمار است که توسط یک منطقه بزرگِ تعویض PPE در میانشان به یکدیگر متصل شدهاند. هر اتاق بیمار دارای یک پنجره بیرونی ، یک پنجره به قسمت رختکن و یک پنجره به راهرو است که علاوه بر سیستم ارتباطی داخلی ، امکان رصد کردن بیمار ، ارتباط کادر درمان و ارتباط میان اعضای خانواده و بیمار ایزوله را فراهم میکند.مطابق تصویر این یونیت مسیری یک طرفه را برای حرکت افراد از مناطق تمیز به نقاط آلوده بدون بازگشت به عقب فراهم میکند. این طرح میتواند یک یا دو اتاق بیمار را پشتیبانی نماید. داشتن یک محوطۀ رختکن که به دو اتاق بیمار خدماترسانی مینماید، روشی کارآمد برای استفاده از فضا است و میتواند مسئولیت تامین پرسنل به عنوان ناظران آموزش دیده را کاهش دهد ، زیرا یک ناظر میتواند بر خارج نمودن تجهیزات هر دو فردی که از اتاقهای سمت چپ و سمت راست وارد میشوند نظارت نماید ( با جابه جایی زمان تعویض پوشش، با وقفه ایدهآل دوساعته، بجای تعویض همزمان برای دو فرد). خطچین،نشاندهنده محل قرارگیری دیوار در حالتی است که رختکن فقط برای پشتیبانی از یک اتاق ساخته شود.
این گزارش با تحقیقات پشتیبانی شده توسط مرکز کنترل و پیشگیری از بیماریها به شمارۀ کمک مالی U54CK000164 دانشگاه اموری و نهاد سلامت کودکان آتلانتا انجام شده است. نویسندگان از بیمارستانهای شرکتکننده و کارمندان حوزۀ سلامت و همچنین گروههای اداری آنها و اعضای پیشگیری مرکز اموری و بیمارستانهای کنسرسیوم آتلانتا تشکر میکنند. همچنین از فرزانه حسنی جهت ویرایش نهایی نیز نهایت قدردانی مینماییم.
◄دکتر رها معتمد رستگار
SimTigrate Design Lab | Georgia Institute of Technology
▪ منابع :
Casanova, L., Alfano-Sobsey, E., Rutala, W. A., Weber, D. J., & Sobsey, M. (2008). Virus Transfer from Personal Protective Equipment to Healthcare
Employees’ Skin and Clothing. Emerging infectious diseases, 14(8), 1291.
Casanova, L. M., Teal, L. J., Sickbert-Bennett, E. E., Anderson, D. J., Sexton, D. J., Rutala, W. A., & Weber, D. J. (2016). Assessment of Self-Contamination
During Removal of Personal Protective Equipment for Ebola Patient Care. Infection Control & Hospital Epidemiology, 37(10), 1156-1161. doi:10.1017/
ice.2016.169
Centers for Disease Control and Prevention. (2014). Guidance on Personal Protective Equipment To Be Used by Healthcare Workers During
Management of Patients with Ebola Virus Disease in U.S. Hospitals, Including Procedures for Putting On (Donning) and Removing (Doffing).
Retrieved from http://prx.library.gatech.edu/login?url=http://search.ebscohost.com/login.aspx?direct=true&db=cin20&AN=103924056&site=eh
ost-live
DuBose, J. R., Z. Matić, M. F. W. Sala, J. M. Mumma, C. S. Kraft, L. M. Casanova, K. Erukunuakpor, F. T. Durso, V. L. Walsh, P. Shah, C. M. Zimring and
J. T. Jacob (2018). Design Strategies to Improve Healthcare Worker Safety in Biocontainment Units: Learning from Ebola Preparedness. Infection
Control & Hospital Epidemiology, 39(8):961-967.
Smith, P. W., A. O. Anderson, G. W. Christopher, T. J. Cieslak, G. J. Devreede, G. A. Fosdick, C. B. Greiner, J. M. Hauser, S. H. Hinrichs, K. D. Huebner,
P. C. Iwen, D. R. Jourdan, M. G. Kortepeter, V. P. Landon, P. A. Lenaghan, R. E. Leopold, L. A. Marklund, J. W. Martin, S. J. Medcalf, R. J. Mussack, R. H.
Neal, B. S. Ribner, J. Y. Richmond, C. Rogge, L. A. Daly, G. A. Roselle, M. E. Rupp, A. R. Sambol, J. E. Schaefer, J. Sibley, A. J. Streifel, S. G. Essen and K. L.
Warfield (2006). Designing a Biocontainment Unit to Care for Patients with Serious Communicable Diseases: A Consensus Statement. Biosecurity
and Bioterrorism, 4(4): 351-365.
Tomas, M. E., S. Kundrapu, P. Thota, V. C. Sunkesula, J. L. Cadnum, T. S. Mana, A. Jencson, M. O’Donnell, T. F. Zabarsky, M. T. Hecker, A. J. Ray, B.
M. Wilson and C. J. Donskey (2015). Contamination of Health Care Personnel During Removal of Personal Protective Equipment JAMA Internal
Medicine, 175(12): 1904-1910.
Wong, M. F., Z. Matić, G. C. Campiglia, C. M. Zimring, J. M. Mumma, C. S. Kraft, L. M. Casanova, F. T. Durso, V. L. Walsh, P. Y. Shah, A. L. Shane, J. T. Jacob
and J. R. DuBose (2019). Design Strategies for Biocontainment Units to Reduce Risk During Doffing of High-level Personal Protective Equipment.
Clinical Infectious Diseases 69(Supplement_3): S241-S247.
World Health Organization. (2018). Ebola virus disease. Retrieved 03/28/2019, 2019, from https://www.who.int/news-room/fact-sheets/detail/
ebola-virus-disease.
Zimring, C. M., Z. Matić, M. F. W. Sala, J. M. Mumma, C. S. Kraft, L. M. Casanova, K. Erukunuakpor, F. T. Durso, V. L. Walsh, P. Shah, J. T. Jacob and J.
R. DuBose (2018). Making the Invisible Visible: Why Does Design Matter for Safe Doffing of Personal Protection Equipment? Infection Control &Hospital Epidemiology, 39(11): 1375-1377.
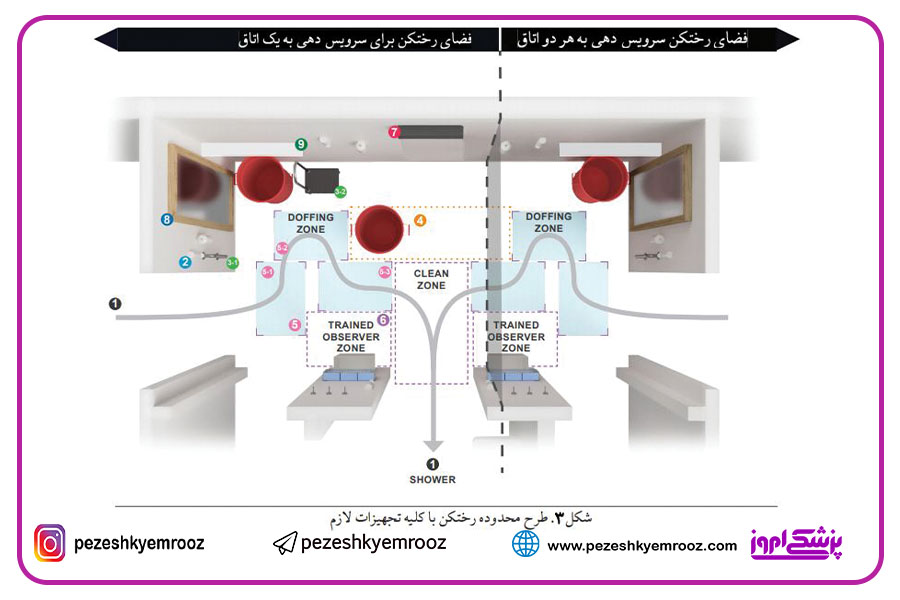
شکل 3. طرح محدوده رختکن با تمامی تجهیزات لازم

ثبت نظر